支气管胸膜瘘及脓胸经胸腔造口术、内窥镜及外科手术成功治疗
来源:医博士 | 2021-10-22 作者:李胜佳
支气管胸膜瘘(BPF)伴脓胸是肺叶切除术或肺切除术后少见但严重的并发症,发病率和死亡率较高。由于感染难控制,容易形成残余间隙和瘘管,目前成功治疗BPF仍然是一个挑战,尤其是老年患者。本病案描述一例83岁男性BPF和脓胸的病例,接受了多学科联合治疗,包括胸腔造口术、内镜下放置Amplatzer装置和带蒂肌瓣转移,成功的治愈。
病例介绍
2014年2月,一名83岁男性,患有单发肺结节,后来被确诊为pT1bN0M0肺鳞状细胞癌,接受了微创右下叶切除术(图1)。患者在接受肺切除术三年后,因严重咳嗽并发烧而入院。尽管患者的发烧通过使用抗生素和胸腔闭式引流得到缓解,但咳嗽仍在继续,并且观察到导管大量漏气。胸部计算机断层扫描(CT)显示一9cm×7cm×6cm的脓胸腔、胸腔积液以及右下胸腔的引流管。支气管镜检查证实右下支气管残端与胸膜腔之间有直径约7毫米的瘘管。
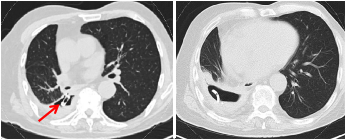
图1. 术前胸部CT扫描显示一个9 cm×7 cm×6 cm的脓胸腔,内有胸腔积液,右下胸有导管和支气管支架(箭头)
根据其临床症状和影像学表现,患者在肺叶切除术后被诊断为右下段BPF伴脓胸,随后于2017年5月接受了内镜下放置覆膜支气管支架。此后,患者咳嗽减少,空气泄漏减少。然而,1周后,导管漏气和脓液排出再次增加,胸部CT进一步检查显示支架已移到脓胸腔(图1)。2020年4月7日,患者接受了肋骨切除胸廓造口术;切除了第7和第8肋骨的后部。胸腔内的支架和脓性胸腔积液排空并清创。然后,将2根引流管插入空腔,闭合伤口,用抗生素溶液冲洗空腔。对排出脓液进行培养,确定病原体为肺炎克雷伯菌和铜绿假单胞菌。7天后,患者开始出现明显的呼吸困难,出现皮下气肿;随后,闭式引流转为胸腔造口术(图1),在随后的几个月内定期更换敷料并应用加压绷带。一般情况好转后,患者再次接受了内窥镜治疗,在残端近端和远端之间放置Amplatzer房间隔缺损封堵器。引流后大面积漏气明显减少,病情逐渐稳定。
当出现健康肉芽组织,培养未发现胸腔感染时,行肌瓣转位术。术中切取背阔肌前锯肌20cm×15cm复合带蒂肌瓣。将联合皮瓣的尖端缝合并固定在中下纵隔,其余部分移位以几乎完全消除脓胸腔,同时转移部分骶棘肌以填充残余间隙(图2A)。患者于术后第58天出院(图2B)。术后胸部CT扫描显示BPF和脓胸腔已被成功清除(图3)。患者一直保持健康,在5个月的随访中没有明显的脓胸瘘复发。
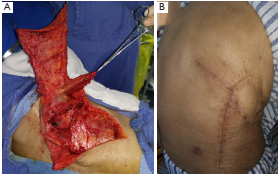
图2. 手术和术后图像。(A) 带蒂背阔肌和前锯肌瓣。(B) 胸部切口愈合良好
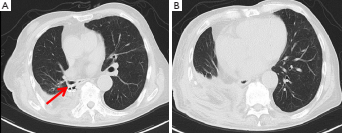
图3. 术后5个月的胸部CT扫描显示成功地用Amplatzer装置(箭头)和带蒂肌瓣封堵了BPF和脓胸腔
讨论
在BPF患者中,不仅要完全控制感染和阻塞瘘管,而且要清除脓胸腔。因此,多学科综合治疗结合胸腔造口术、内镜下放置Amplatzer装置和带蒂肌瓣转移术是治疗老年患者较大脓胸和脓胸的有效选择。本病案报告表明,这是一种可行和有效的管理方法,可以取得令人满意的疗效。
医博士编译自:He Z, Shen L, Xu W, et al. An 83-year-old-male with bronchopleural fistula and empyema successfully treated with multidisciplinary management of thoracostomy, endoscopic, and surgical treatment: a case report. Annals of Translational Medicine. 2021; 9(5):427. doi:10.21037/atm-20-3053.
声明: 所有注明“来源:医博士”的文字、图片和音视频资料,版权均属于医博士所有,转载须注明“来源:医博士”;所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。