胰岛素敏感性增强和胰岛素分泌增加的情况下出现胰岛素清除率升高和高血糖
来源:医博士 | 2021-10-25 作者:刘雅丽
糖尿病(DM)在临床上主要是由胰岛素作用受损的致病原因引起,是一种异质性的复杂代谢紊乱,其特征是继发于肝脏和外周组织胰岛素抵抗的高血糖,胰腺β细胞内源性胰岛素分泌不足,或两者兼而有之。在1型糖尿病患者中,严重的胰岛β细胞功能障碍迅速导致血胰岛素浓度降低是高血糖的主要致病原因。由于新发2型糖尿病(T2DM)患者通常具有胰腺β细胞分泌内源性胰岛素的能力,因此,血胰岛素水平与全身胰岛素敏感性的综合平衡可以提供胰岛素的临床疗效,而胰岛素作用的完全减弱则可导致高血糖。
超重和肥胖与2型糖尿病的发生有着密切的关系,但在相同的体重指数(BMI)下,亚裔和日本人2型糖尿病的患病率高于白人。亚洲T2DM患者的平均BMI值为23kg/m2,我们在日本临床上发现了一些非肥胖T2DM患者。日本人即使不肥胖,也更容易患糖尿病。与白种人相比,胰岛素血药浓度评估的2型糖尿病患者胰腺β细胞功能障碍更为显著,这被认为是日本非肥胖患者2型糖尿病患病率增加的原因。然而,日本非肥胖型2型糖尿病患者的临床和发病特点尚未完全了解。
本文报告了一例非肥胖正常胰岛素血症日本2型糖尿病患者胰岛素清除率升高,胰岛素分泌增加,胰岛素敏感性增强。
病例介绍
2020年12月,一名51岁的非肥胖日本男子因年度健康筛查(空腹血糖;164mg/dL,糖化血红蛋白(HbA1c);8.8%)怀疑患有2型糖尿病伴高血糖症而被送往日本熊本市金诺智医院糖尿病护理中心。三年前,一次健康检查(空腹血糖;140毫克/分升,糖化血红蛋白;7.6%)指出他在禁食状态下出现高血糖,但未进一步就诊,因为没有任何症状,也没有意识到自己疾病的严重性。患者是上班族,无过量摄入软饮料的习惯,饮食不均衡导致缺锌。有吸烟史(每天10支烟)及饮酒史(每天30克酒精),无积极锻炼的习惯。否认家族史糖尿病、心血管疾病,及任何习惯性药物。
患者第一次就诊时,临床检查显示身高168.1厘米,体重62.2公斤,体重指数(BMI)22.2公斤/平方米(非肥胖),血压150/79毫米汞柱(高血压),脉搏频率77次/分钟,体检无异常。实验室检查显示高血糖(空腹血糖浓度172mg/dL),糖化血红蛋白(HbA1c)升高(8.5%)伴正常胰岛素血症(4.2μU/mL,正常范围2.2~12.4μU/mL),总胆固醇(248mg/dL),甘油三酯(342mg/dL);高密度脂蛋白胆固醇水平降低(39毫克/分升)(表1)。
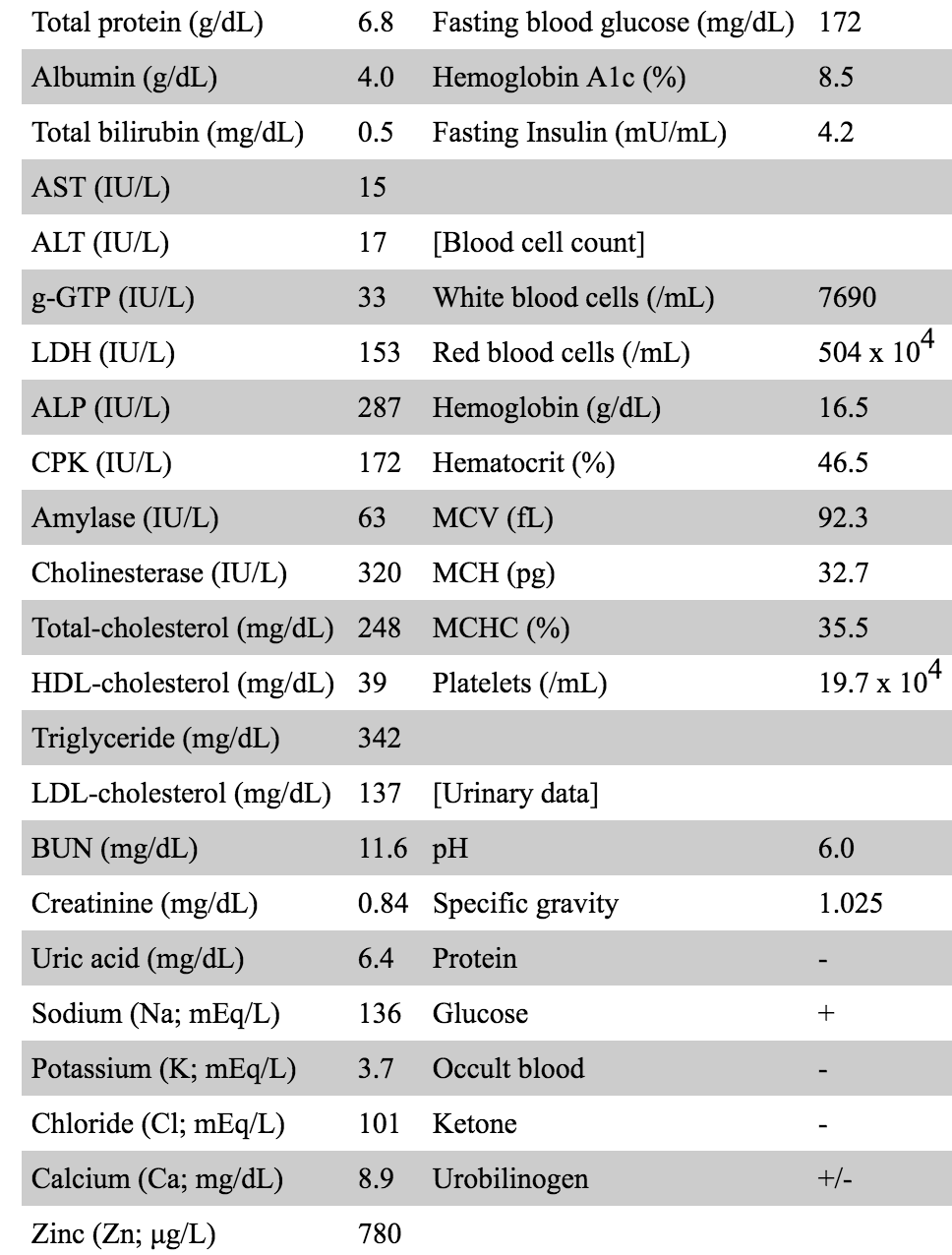
表1
患者没有糖尿病视网膜病变、神经病变、肾病、甲状腺功能障碍或肾上腺异常。不肥胖,通过生物电阻抗分析仪和腹部计算机断层扫描(表2)评估,没有多余脂肪堆积的证据。进行75g口服葡萄糖耐量试验(75g OGTT),发现基础胰岛素分泌维持良好,无高胰岛素血症,长时间高血糖,胰岛素升高对葡萄糖负荷反应差(表3)。
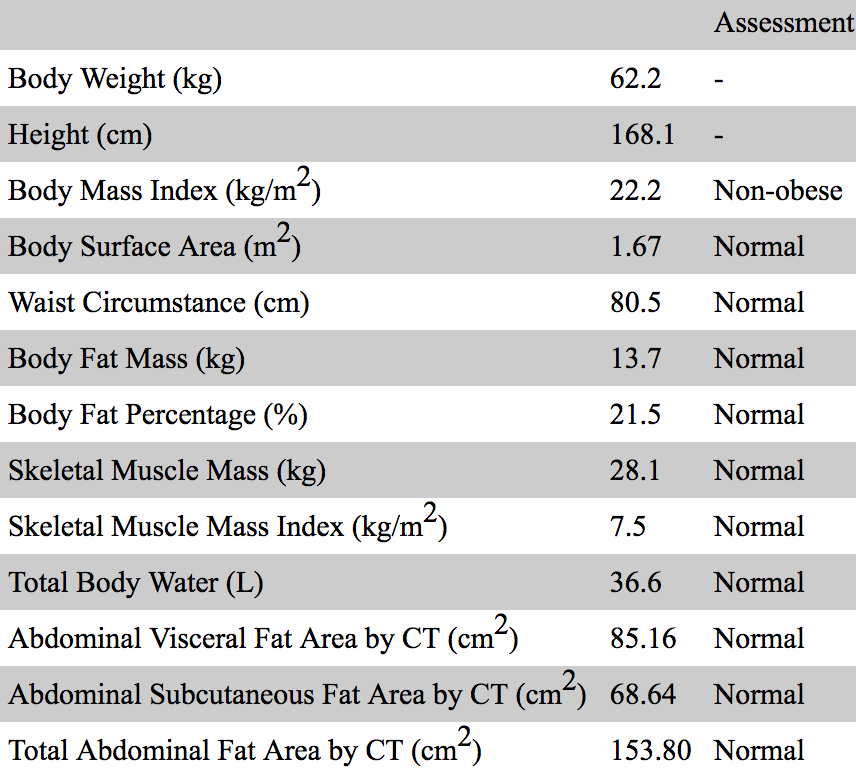
表2

表3
根据75g OGTT的血胰岛素水平结果,推测胰腺β细胞功能障碍可能是其糖尿病的主要致病原因(表3)。患者第一次就诊三周后,被送进医院接受高血糖症的评估和治疗。检查发现患者对谷氨酸脱羧酶的抗体滴度无法检测(<5.0 U/mL),尿C肽免疫反应(CPR)排泄量意外地加速到182.07µg/天,从而确定了T2DM(表4)。
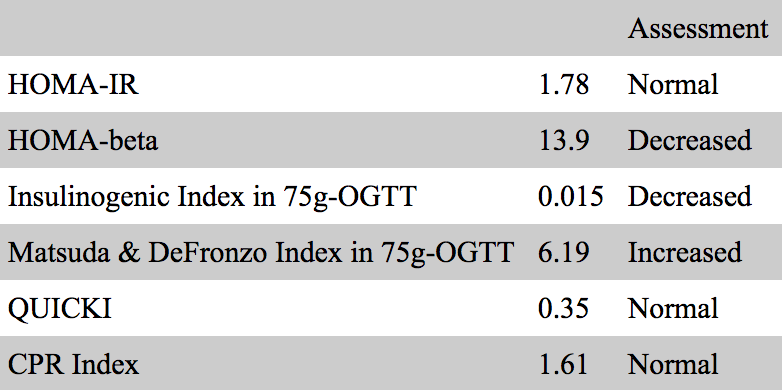
表4
入院后,根据标准方案提供住院饮食(1800千卡/天)和运动疗法。在住院的第二天(治疗前),患者血糖水平在最佳饮食疗法下仍然升高(表5)。住院第三天,高胰岛素正血糖钳夹检查显示没有胰岛素抵抗(M值>8.0),胰岛素敏感性增强(M/I>12.0),胰岛素代谢清除率评估的胰岛素清除率升高(MCRI>500)(表6)。

表5
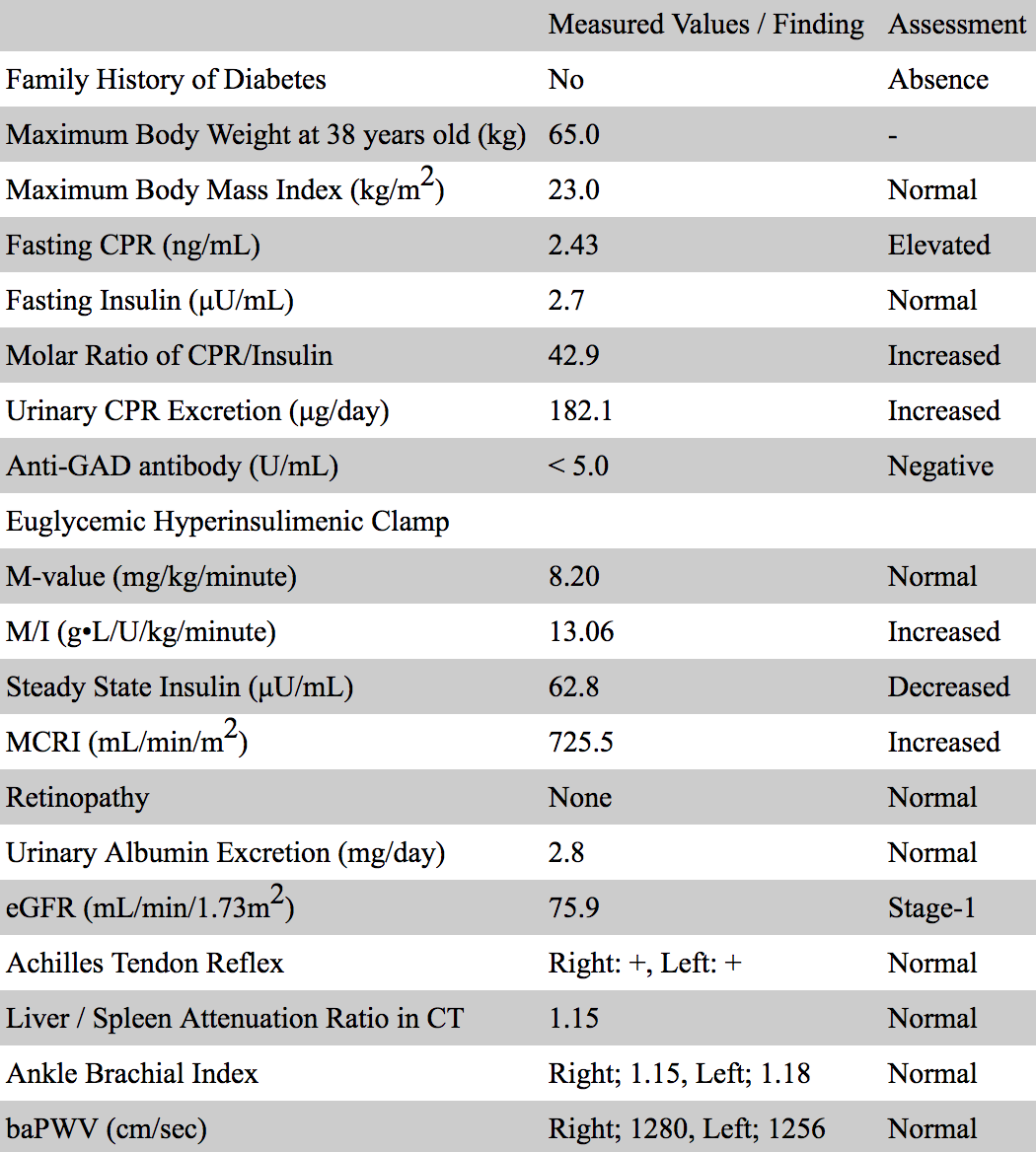
表6
通过空腹条件下CPR/胰岛素的摩尔比评估肝脏胰岛素清除率显著增加(表6)。腹部计算机断层扫描显示正常的皮下和腹部脂肪沉积和正常的肝脏脂肪堆积(表6)。其糖代谢异常的病理状态提示胰岛素清除率升高可能导致胰岛素作用减弱,但胰腺β细胞功能障碍和胰岛素抵抗均不存在。
由于胰岛β细胞的内源性胰岛素分泌能力得以保存,且无胰岛素抵抗,患者最初接受了生活方式改变疗法,即戒烟戒酒,摄入足够的热量,减少食盐摄入,并在住院治疗期间养成锻炼习惯。由于没有建立和循证的干预策略来治疗胰岛素清除率升高情况,开始用二甲双胍(初始剂量500毫克/天,维持剂量1000毫克/天)治疗并随访高血糖。入院时高血糖无生命危险(无酮症,无症状),饮食治疗和二甲双胍对高血糖有效。在住院治疗期间,每天早晨测量空腹血糖水平并测量每日血糖曲线。同时开始他汀类药物(瑞舒伐他汀;5毫克/天)、贝特类药物(非诺贝特;160毫克/天)和血管紧张素转换酶抑制剂(依那普利;5毫克/天)治疗高脂血症和高血压,随后添加了依西替米贝10毫克/天和α-糖苷酶抑制剂(伏格列波糖;0.9毫克/天)。入院第14天血糖浓度和血压(血压119/71mmhg)均得到良好控制(表6)。最终发现,与治疗前相比,每日尿CPR排泄量(103.75μg/天)和血胰岛素水平(1.8μU/mL)下降。升高的肝脏胰岛素清除率在住院治疗两周后没有迅速改变(空腹条件下CPR/胰岛素的摩尔比为41.8)。经过17天的住院治疗和教育后,患者出院,建议继续适当的饮食治疗(如上所述,1800千卡/天)和至少30分钟的日常锻炼。患者继续接受上述所有药物治疗,并接受每月门诊随访。
出院后,继续门诊追踪病情,患者血糖和糖化血红蛋白(HbA1c)浓度有所改善。2021年3月,血糖、血压和血脂参数得到了很好的管理(空腹血糖117毫克/分升,糖化血红蛋白6.6%,血压112/71毫米汞柱,低密度脂蛋白胆固醇59毫克/分升,甘油三酯75毫克/分升)。希望在治疗12个月或血糖控制改善后,在门诊重新进行高胰岛素-正血糖钳夹检查,以评估胰岛素清除率和胰岛素敏感性。不确定将来是否能够重新评估胰岛素清除率的升高。
小结
这一糖尿病病例可能提示了T2DM发病的一个新的和关键的发病机制,其原因是胰岛素清除率升高导致外周血胰岛素浓度降低并导致胰岛素作用受损。我们提出这种独特的致病条件即非肥胖糖尿病与正常胰岛素血症和胰岛素清除率升高为“2型日本糖尿病(T2JDM)”。
医博士编译自:Sugiyama S, Jinnouchi H, Hieshima K, et al. A Non-obese, Treatment-Naive Japanese Diabetic Patient With Elevated Insulin Clearance and Hyperglycemia Under Enhanced Insulin Sensitivity and Increased Insulin Secretion: Elevated Insulin Clearance as Type 2 Japanese Diabetes Mellitus (T2JDM). Cureus. 2021; 13(4):e14354. doi:10.7759/cureus.14354.
声明: 所有注明“来源:医博士”的文字、图片和音视频资料,版权均属于医博士所有,转载须注明“来源:医博士”;所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。