急性肾小球肾炎一例:金黄色葡萄球菌与狼疮
来源:医博士 | 2021-11-11 作者:李胜佳
急性肾小球肾炎是临床上常见的疾病。葡萄球菌相关性肾小球肾炎很少见,及早发现并根除感染对预防并发症和降低死亡率至关重要。
病例介绍
65岁女性患者,患有痴呆症、糖尿病(饮食控制)和高血压(服用水杨酸控制),主诉左脚溃疡持续恶化三天。溃疡开始时是水泡,后来恶化,并伴有剧烈疼痛。就诊时患者血压为145/78mmHg,脉搏71/分钟,呼吸频率14/分钟,体温98华氏度。体格检查显示,患者左脚第二至第四脚趾有出血性水泡,并伴有血清学分泌物。实验室检查发现有急性肾损伤(血尿素氮(BUN)和肌酐分别为24mg/L和2.4mg/L),基线肾功能在发病前6个月完全正常,血红蛋白、红细胞压积分别为10g/dL和32%,白细胞7 k/uL,血沉(ESR)120 mm/hr,C反应蛋白178mg/L。尿液分析显示血尿和微量蛋白尿,尿蛋白51(正常0-31mg/dL)和尿肌酐60(20-200mg/dL)有重要意义。
胸部X射线检查均为阴性。对病变部位进行切口引流,清创和微生物培养。患者开始服用达托霉素/美罗培南/克林霉素,怀疑肾脏损伤可能是由于潜在感染导致的肾前病变,在没有透析的情况下进行保守治疗。足部引流液培养出对甲氧西林敏感的金黄色葡萄球菌,抗生素被更换为头孢唑林/甲硝唑。术后患者脚部愈合不良,最终接受了经跖骨截肢,然后膝盖以下截肢(BKA)。组织病理学后来报告皮肤和皮下组织有急慢性炎症、脓肿和肉芽组织。切除的软组织边缘和骨边缘不明显。
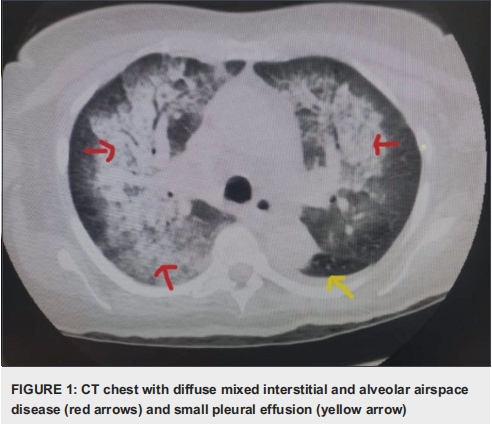
患者肾功能继续恶化,肌酐升至4.4mg/L。抗核抗体阳性,效价1:320,低补体血症(C3为53mg/dl,C4为3mg/dl)。在这一点上,鉴别诊断包括炎症后肾小球肾炎、迟发性系统性狼疮肾炎和药物性狼疮。暂停水杨酸治疗。其他相关实验室检测抗组蛋白抗体阳性9.6个单位(ref<0.1),心磷脂IgM>150(正常<20),髓过氧化物酶抗体阳性,肌酐升高至6.6mg/L,抗DNA、肾小球基底抗体和抗磷脂抗体阴性。乙肝、丙肝、HIV均为阴性。怀疑为抗中性粒细胞胞浆自身抗体(ANCA)相关血管炎,患者开始使用脉冲剂量的甲基强的松,进行肾活检用来鉴别狼疮性肾炎/免疫性肾小球肾炎。患者随后出现缺氧,临床病程恶化,被转移到重症监护室。此时胸部CT显示弥漫性混合性间质和肺泡腔疾病以及小胸腔积液(图1)。血红蛋白严重下降,需要红细胞输血。COVID-19检测呈阴性。
肾活检提示局灶性肾小球硬化,伴有小的系膜和上皮下沉积,提示为膜性狼疮性肾炎。多灶性红细胞阳性与ANCA相关的pauci免疫局灶性新月体肾炎一致(可能是肼诱导的)
怀疑患者患有感染性肾小球肾炎,并伴有药物性肾炎。在膝下截肢、特异性抗生素治疗和停止使用肼屈嗪后表现出改善时,怀疑诊断进一步得到证实。患者在重症监护室的治疗过程顺利,完成了两周的抗生素疗程,继续使用逐渐减少的强的松剂量(开始使用强的松60毫克,每周逐渐减少10毫克),停止吸氧,BKA残端愈合良好,肌酐降到4.4mg/L,在没有透析的情况下稳定在4.0mg/L。患者出院时临床/实验室状况有所改善,强的松剂量逐渐减少。
讨论
临床医生在面对急性肾小球肾炎时,应注意任何可能成为诱因的因素,例如感染。成功的治疗取决于早期发现,消除诱因,并及时进行特异性治疗。在诊断结果不一的情况下,如本病例,临床医生必须权衡类固醇类免疫抑制治疗带来的益处和风险,因为类固醇可以起到双刃剑的作用,所以建议明智的使用。
医博士编译自:Mehmood MA, Gurjar H, Sindhu T, et al. A Curious Case of Acute Glomerulonephritis - Staphylococcus vs Lupus: Case Report and Literature Review. Cureus. 2021; 13(2):e13138. doi:10.7759/cureus.13138.
声明: 所有注明“来源:医博士”的文字、图片和音视频资料,版权均属于医博士所有,转载须注明“来源:医博士”;所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。