纳武单抗治疗肾移植受者转移性尿路上皮癌后完全缓解并随后发生排斥反应
来源:医博士 | 2022-02-17 作者:李胜佳
膀胱癌是泌尿系统常见的恶性肿瘤,其中90%为尿路上皮癌。在过去的几十年中,局部晚期或转移性膀胱癌的治疗进展有限。免疫检查点抑制剂(ICIs)已经彻底改变了肿瘤学领域,成为一种新的抗癌治疗策略。具有代表性的ICIs,即程序性死亡1(PD-1)受体及其配体之一(PD-L1),已被批准用于治疗尿路上皮癌。与化疗相比,ICIs具有反应时间长、不良反应发生率低的优点。
然而,目前尚不清楚器官移植患者能否接受ICIs。已有证据表明PD-1和PD-L1通路参与了移植耐受和慢性排斥反应的预防过程。针对PD-1或PD-L1的抗体阻断PD-1或PD-L1,从而激活抗肿瘤免疫反应。既往的ICIs临床试验排除了接受器官移植的患者,因此使用ICIs治疗的病例报道很少。
在这里,本病案描述了一例患有转移性尿路上皮癌的同种异体肾移植受者,在接受PD-1抑制剂治疗后获得完全缓解。尽管患者在抗PD-1治疗后出现急性排斥反应,导致治疗中断和肾功能衰竭。
病例介绍
54岁女性患者,在2005年因马兜铃酸肾病继发的终末期肾脏疾病接受了一位已故的供肾移植。移植前患者血清肌酐水平在600-750umol/L之间。供者与受者的人类白细胞抗原(HLA)相容性显示四种抗原不匹配。患者接受他克莫司1.0mg,每日2次,霉酚酸酯500mg,每日2次,无慢性排斥反应。他克莫司浓度维持在3ng/ml-4ng/ml之间,移植肾功能良好,血清肌酐基线值<80umol/L。有持续的低水平蛋白尿(4-5mmol/L),没有检测到HLA抗体。
2011年,移植术后6年,患者被诊断为膀胱尿路上皮癌,随后接受了经尿道电切术。手术病理分期为0a。2016年,免疫抑制方案改为他克莫司1.0mg,每日2次,霉酚酸酯钠肠溶片180mg,每日2次。2018年5月,患者被诊断为左肾盂癌,接受了根治性肾切除术。手术病理结果为Ⅲa期肾盂尿路上皮癌。
2018年9月,患者膀胱局部复发,盆腔淋巴结和腹膜后淋巴结出现转移。考虑到顺铂的肾毒性和双重化疗的候选性差(ECOG评分2分),患者在第1天和第8天接受1000mg/m2的吉西他滨化疗,每3周一次。经过两个周期的吉西他滨治疗,患者的病情继续进展(图1)。
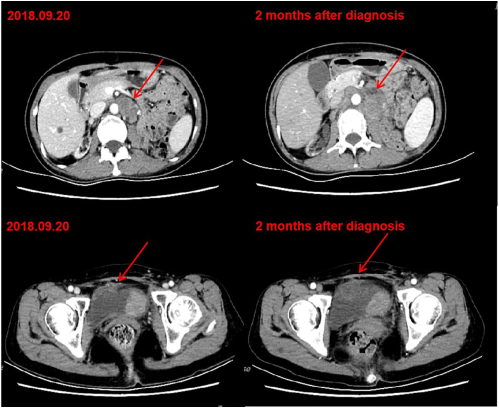
图1. 化疗后CT显示肿瘤进展
腹膜后淋巴结活检证实转移癌。由于患者的左腿水肿和血尿,给予腹膜后淋巴结和相关膀胱区姑息性放射治疗。对腹膜后淋巴结活检标本进行基因检测,包括448个基因和肿瘤突变负荷(TMB)。共鉴定出97个体细胞突变。其中,只有TP53基因突变对几种细胞毒药物敏感。此外,患者的TMB很高(66.44muts/MB)。2019年2月进行的CT扫描显示接受放疗的腹膜后淋巴结和膀胱肿瘤区域消退,同时盆腔淋巴结进展,出现数个新的肝脏病变。
抗PD-1的应用是基于患者的快速疾病进展和抗PD-1对高TMB患者的潜在免疫治疗益处而考虑的。在开始免疫治疗之前,与PD-1抑制剂相关的免疫相关毒性作用的风险,包括肾移植排斥反应,明确传达给患者。他克莫司停药,霉酚酸酯钠肠溶片减至180mg,每日2次。每2周给予纳武单抗3mg/kg。在第一个周期的纳武单抗治疗后,CT检查显示肿瘤负荷减少,被评估为疾病稳定。第二次给药一周后,血清肌酐水平超过200umol/L。考虑急性排斥反应。未发现供体特异性抗体。开始大剂量静脉注射甲基强的松龙(300mg d1、200mg d2、125mg d3),然后在诊断出急性同种异体移植排斥反应后逐渐减量泼尼松。同时给予霉酚酸酯钠180mg,每日2次,他克莫司0.5mg,每日2次。他克莫司的浓度控制在2ng/ml-3ng/ml之间,血肌酐先略有下降,后明显升高。
在与患者本人及其家属讨论后,给予第三疗程纳武单抗,同时定期进行血液透析。在血液透析期间,病人患上了高血压,血压高达200/120mmHg。第三疗程后两周,患者出现左腹痛,体格检查发现左肾可触及。CT扫描显示对免疫治疗有部分反应(图2 A-B),移植肾体积增加(图3 A-B)。由于患者拒绝肾活检,急性排斥反应无法得到证实。患者的体能状态下降。
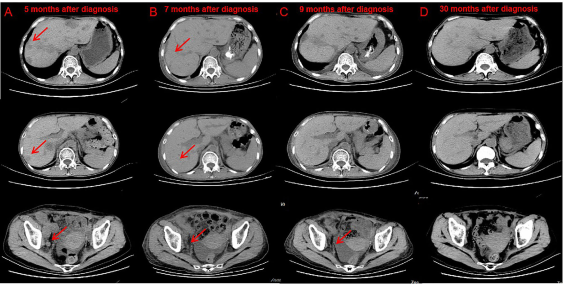
图2. 纳武单抗治疗后的CT显示肿瘤缓解
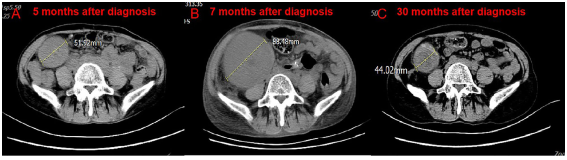
图3. 移植肾的CT扫描
考虑到患者不能耐受免疫治疗,因此中断抗肿瘤治疗。通过药物治疗,高血压慢慢得到控制。第三疗程后两个月(2019年6月),CT显示免疫治疗完全有效(图2C),移植肾进一步肿胀。第三疗程后4个月(2019年8月),CT扫描显示持续完全缓解,移植肾肿胀比之前小。两个月后停用霉酚酸钠,继续使用他克莫司 0.5 mg 每天两次进行免疫抑制治疗。每三个月进行一次常规CT扫描。第三疗程后23个月(2021年3月),CT证实移植肾肿胀进一步减轻,肾脏恢复到原来的体积(图3C)。未观察到复发(图2D)。患者仍依赖血液透析。
结论
尽管本病案中的患者在抗PD-1治疗后出现急性排斥反应,导致治疗中断和肾功能衰竭。但是到目前为止,患者在 23 个月内仍表现出完全缓解。在这种情况下,PD-1抑制剂已被证明是一种救命措施。如何在接受移植的患者中平衡免疫治疗的风险和收益是一个挑战。在潜在的不可接受的移植排斥或失败(如心脏、肺、肝移植)的情况下,应优先考虑其他治疗。对于肾移植受者,可通过血液透析替代肾脏功能。是否可以更积极地将免疫疗法用作这些患者的抗肿瘤疗法,值得进一步探讨。
医博士编译自:Chen D, Wu X & Xie C. Nivolumab for Metastatic Urothelial Cancer in a Renal Allograft Recipient With Subsequent Graft Rejection and Treatment Complete Remission: A Case Report. Frontiers in Oncology. 2021; 11:646322. doi:10.3389/fonc.2021.646322.
声明: 所有注明“来源:医博士”的文字、图片和音视频资料,版权均属于医博士所有,转载须注明“来源:医博士”;所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。