儿童肺炎的罕见并发症:坏死性肺炎伴支气管胸膜瘘
来源:医博士 | 2022-02-28 作者:李胜佳
坏死性肺炎(necrotizingpneumonia,NP)是由传染性病原体引起的肺实质坏死、液化和空洞化的过程。它的特点是,尽管给予了足够的抗生素治疗,但仍会出现进行性肺炎。支气管胸膜瘘的发生可进一步导致病情恶化。NP十分少见,发生率约为3.7%,但在过去的20年中,发病率出现不断上升的趋势。
NP的诊断常通过肺实变区内多个薄壁空洞的成像方式来确定。尸检或肺标本切除的病理检查显示肺部炎症、肺泡实变和肺内血管血栓形成,伴有坏死和多个小空洞。
CT增强扫描仍是NP诊断的金标准。胸片的灵敏度较CT低,因为实变和积液可以掩盖小的透光性病变。NP的早期诊断将影响患者监护的强度、治疗的选择和住院时间。
病例介绍
一名28月龄的女性患儿因5天来呼吸急促和发烧就诊。在入院前10天,患儿有咳嗽、流鼻涕和便秘的症状。初次体检时,生命体征显示:血压107/60 mmHg,脉搏170 bpm,体温37.2°C、 呼吸频率每分钟40次。双肺有喘息音。实验室检查显示贫血,血红蛋白5.4g/dL。白细胞数增加(32380个/mm2),降钙素原为0.77ng/mL,提示败血症。
胸片检查发现大量右侧胸腔积液,可能伴有右肺不张和左肺浸润(图1)。此外,患者接受了胸部超声检查,结果显示复杂的右侧胸腔积液伴胸膜增厚,怀疑局限性胸腔积液伴右肺内侧实变(图2)。
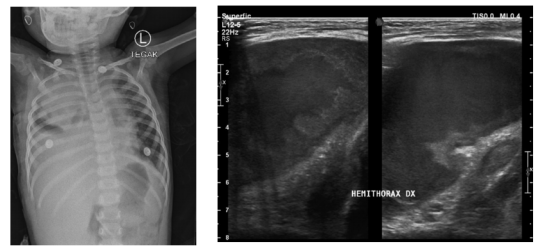
图1. 住院第1天的胸片显示右半胸均匀混浊,左肺中上区浸润
图2. 住院第1天的超声检查显示胸腔积液伴内部回声,右半胸胸膜增厚伴肺萎陷,右肺上叶实变
患者的胸水穿刺和水封引流 (WSD) 显示出混浊的黄色、浆液脓性胸水。细胞学检查显示胸膜液由间皮细胞、巨噬细胞和淋巴细胞组成。未发现恶性肿瘤细胞。胸部CT扫描显示右肺1-5段不均匀实变,多个空洞,右上支气管分支狭窄,提示NP,主肺动脉窗及隆突下淋巴结病变,右肺积水,左胸腔积液(图3)。
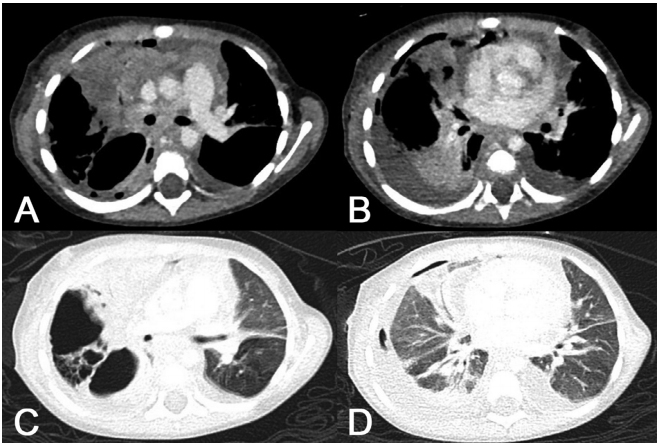
图3. 住院第1天进行的CT扫描显示右肺不均匀实变
患者因贫血接受输血,给予氨苄西林舒巴坦250mg/6小时和美罗培南400mg/8小时。一周后复查胸片,右肺实变伴多发性肺大泡,右中下肺不张,右肺积水,左胸腔积液(图4)。WSD产量增加到30至50毫升。最初计划对患儿行开胸肺大泡切除术和肺叶切除术。但由于患者全身情况持续恶化,手术被推迟。
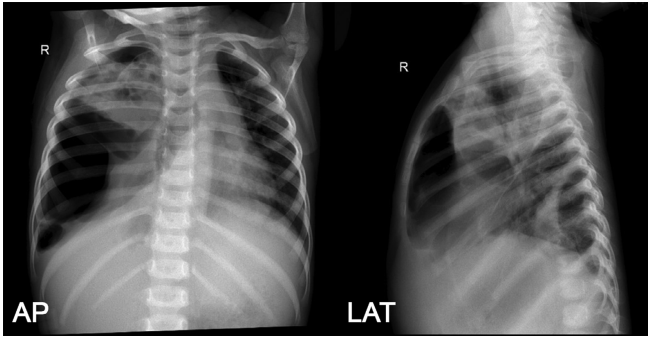
图4. 入院第8天AP胸片和侧位投影复查,显示右半胸多发大泡和水气胸,肺塌陷,右肺上叶有多个空洞
住院期间,病人仍有持续咳嗽、呼吸急促和发烧。体检时,右肺呼吸音减弱,可听到喘息声。患者接受了Ventolin和Combivent雾化吸入的额外治疗。血培养、风疹IgM、IgG、NS1、痰AFB及GeneXpert检测均为阴性。
在治疗的第16天,患者的临床状况恶化,主诉严重呼吸困难和高达40°C的高烧。先前的抗生素治疗被替换为头孢噻肟-舒巴坦250g/6小时和和阿米卡星,负荷剂量为250mg/12 小时,然后是180 mg/24小时。患儿被建议在PICU接受治疗。家属决定对患儿停止心肺复苏。在治疗的第20天,患儿开始出现嗜睡,呼吸急促,肢端发冷,脉搏微弱。随后,心脏骤停,宣告死亡。
结论
坏死性肺炎是儿童肺炎的罕见并发症之一,其特点是发烧和长时间的呼吸急促,对适当的抗生素治疗没有反应。通过在胸部CT扫描检查中发现具有多个腔的实变来确认诊断。当患者怀疑患有NP时,胸部CT扫描检查是必要的,以避免延误诊断和适当的治疗。
医博士编译自:Sekarsari D, Handoyo S, Amal MY, et al. Necrotizing pneumonia with bronchopleural fistula as an uncommon complication of pneumonia in children: a case report. Radiology Case Reports. 2021;16(8):2077-2080.
声明: 所有注明“来源:医博士”的文字、图片和音视频资料,版权均属于医博士所有,转载须注明“来源:医博士”;所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。