异位甲状旁腺引起原发性甲状旁腺功能亢进症的选择性静脉采样
来源:医博士 | 2023-08-07
原发性甲状旁腺功能亢进症(pHPT)是一种常见的内分泌疾病,由甲状旁腺激素(PTH)分泌异常导致血清钙水平升高。pHPT的病因包括单个腺瘤、多发性腺瘤、弥漫性增生和癌症。pHPT的主要治疗方法是手术。然而在手术后,一些患者可能仍有持续的高钙,需要进行二次手术,其难度也显著增加。还有一些患者最终被诊断为异位甲状旁腺腺瘤,而这些患者之前被诊断为甲状旁腺腺瘤并进行了手术,加上第一次手术的影响,都增加了第二次手术的挑战性。因此,更准确的诊断和更精确的病变定位对于提高二次手术的成功率至关重要。
本文报告了一例持续性甲状旁腺功能亢进患者,该患者在甲状旁腺切除术后继续出现高钙血症。经过选择性静脉采样(SVS),最终发现了异位甲状旁腺。随后,进行了二次手术,病理证实肿物为异位甲状旁腺腺瘤。
病例介绍
一名44岁的女性因恶心、呕吐和四肢无力10个月余就诊。体格检查提示高血压,收缩压超过200mmHg。实验室检查提示,患者血清总钙为4.84 mmol/L(参考范围:2.1-2.6 mmol/L),甲状旁腺激素水平为1396.5 pg/mL(参考范围为12.00-88.00 pg/mL)。根据Marcella D Walker和Shonni J Silverberg的诊断治疗指南,她被诊断为pHPT。术前颈部超声检查(US)报告中,考虑靠近右甲状腺叶下侧的肿物为右甲状旁腺腺瘤,左颈动脉鞘中的囊实性肿物被怀疑是神经鞘瘤,这与磁共振成像(MRI)一致(图1A,B)。99mTc-Sestamibi闪烁扫描(MIBI)(图1C)显示右下甲状旁腺肿物摄取;因此,患者被怀疑患有右下甲状旁腺腺瘤。MIBI在左颈动脉鞘内的囊实性肿物中呈阴性。
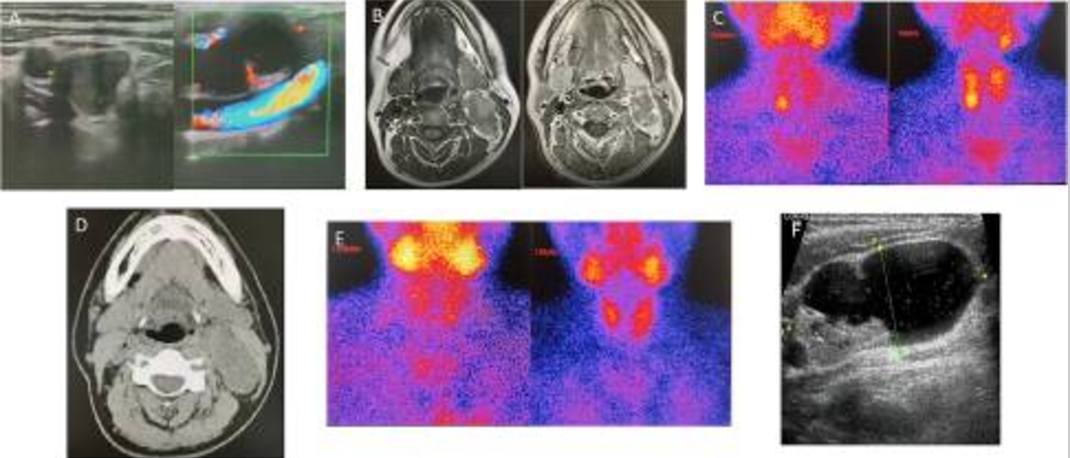
图1 超声显示靠近右甲状腺叶下侧的肿物和位于左颈动脉鞘内的囊实性肿物(a);MRI显示左颈动脉鞘内有一个囊实性肿物,大小约为48 mmX25 mmX39 mm,边界清晰。实部T1WI信号略低,T2WI信号略高,囊部T1WI和T2WI信号均匀高(B);MIBI显示在右下甲状旁腺肿物中摄取(C);CT显示左颈动脉鞘中有46 mmx23 mm的肿物(D);术后MIBI检查为阴性(E);左侧颈部肿物的US图像(F)
患者被诊断为pHPT,接受利尿剂治疗并切除甲状腺右下的肿物。术中快速冷冻切片显示有甲状腺腺瘤结节的可能。同时,术中PTH水平没有明显下降。考虑到冷冻切片分析和术中PTH测量并不能明确最终诊断,进一步的颈部探查会造成不必要的额外损伤并延长手术时间,在与家人沟通后终止了手术。术后病理检查提示甲状腺滤泡腺瘤,伴有少量甲状旁腺组织(图2)。
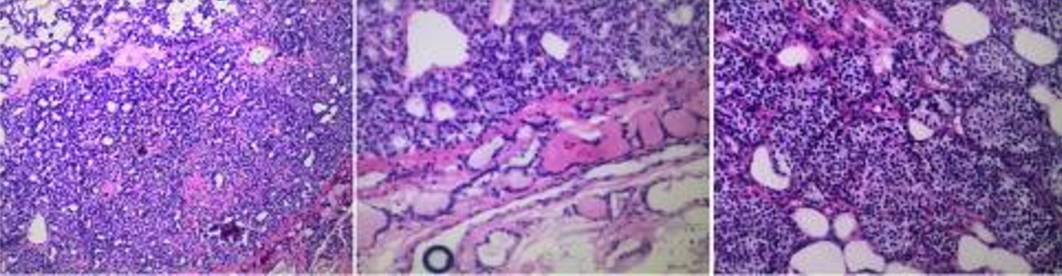
图2 第一次术后病理
手术后,患者的症状持续存在,PTH水平(范围:276.30–615.2 pg/mL)和血清钙(范围:2.43–3.24 mmol/L)没有显著下降(图3)。随后,计算机断层扫描(CT)报告左颈动脉鞘中肿物,而MIBI结果仍然为阴性(图1D,E)。正电子发射断层扫描(PET)也没有显示左颈部肿物的代谢增加,考虑为神经源性肿瘤,符合之前怀疑的神经鞘瘤。在此期间,患者接受了唑来膦酸治疗。然而在治疗期间,血清钙仍然高于正常范围。
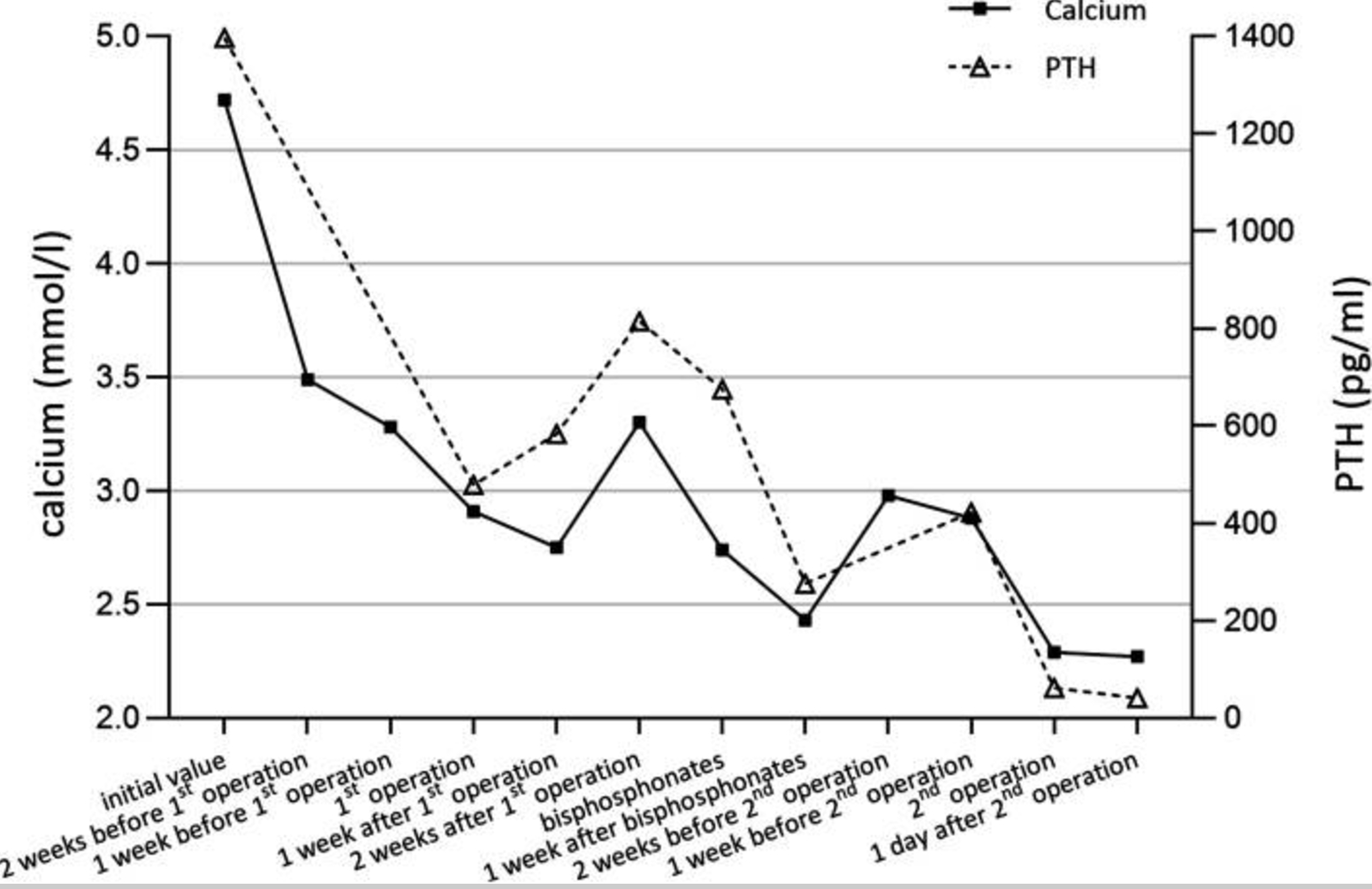
图3 该患者甲状旁腺激素和血清钙水平的变化
随后患者转院治疗,血压略高(151/101mmHg),颈部可见一4厘米手术疤痕,愈合良好。左胸锁乳突肌后可见肿物,表面光滑,边界清晰,活动正常,无压痛。实验室检查显示高钙血症和甲状旁腺激素水平升高。此外,患者还出现低钾血症(2.8 mmol/L,参考范围:3.5–5.3 mmol/L),尿钙增加(7.9 mmol/24 h,参考范围为2.5–7.5 mmol/24小时),尿磷减少(13.5 mmol/24 h,参考范围16.1–42 mmol/24)。双X射线吸收仪(DXA)检测骨质疏松程度(T评分:-2.5或以下),腰椎(L1–L4)、股骨颈和髋关节的骨密度(BMD)值(单位为g/cm2)分别为0.731、0.559和0.694。T评分分别为-2.9、-2.6和-2.0。颈部超声检查还提示,左颈动脉鞘中的肿物可能是神经鞘瘤(图1F)。为了明确病变位置,进行了SVS,在左侧甲状腺中静脉和上静脉发现了最高的快速PTH峰值(图4)。
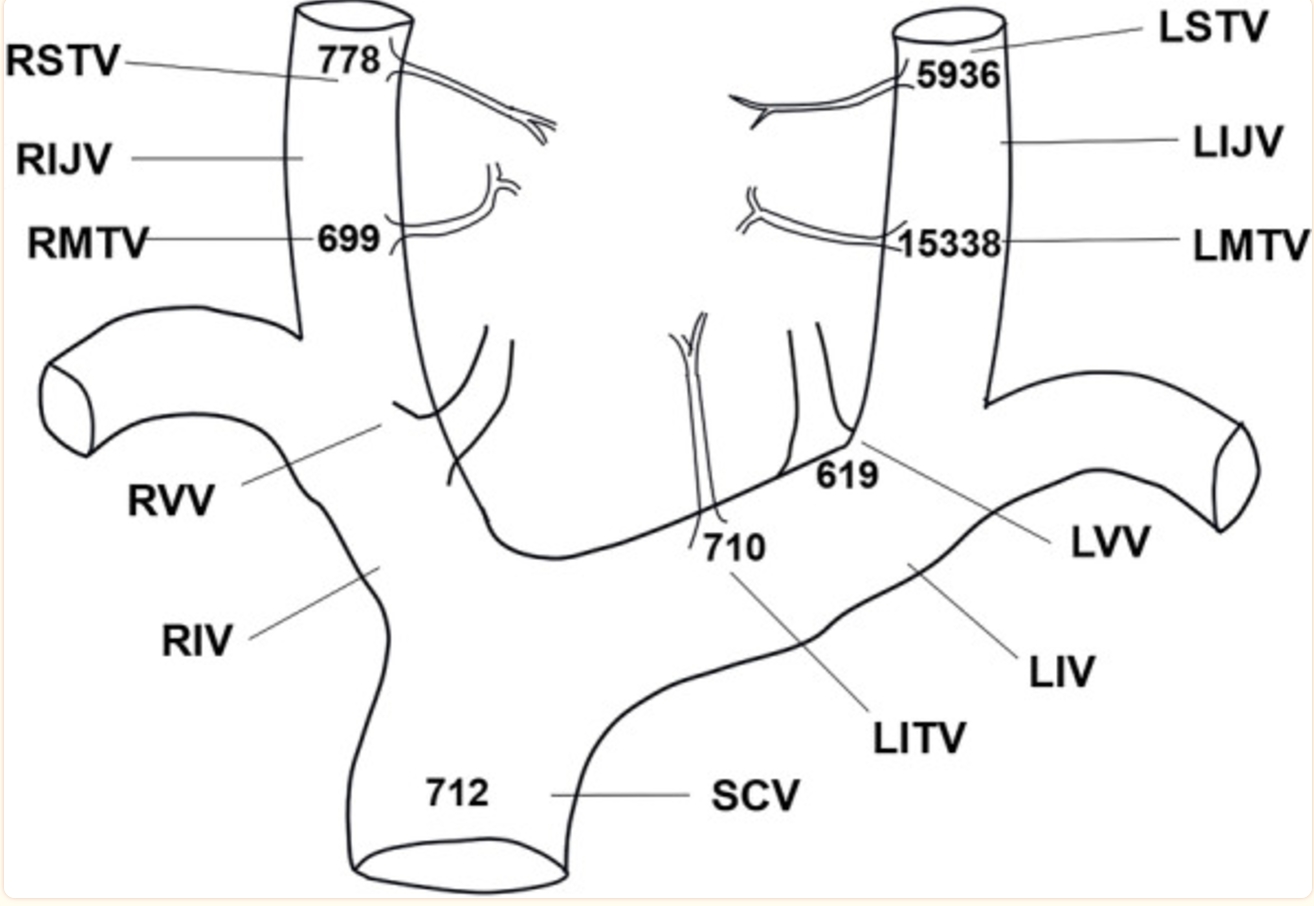
图4 SVS期间PTH水平(pg/ml)。SCV:上腔静脉;RIJV:右颈内静脉;LIJV:左颈内静脉;RVV:右椎静脉;LVV:左椎静脉;RIV:右无名静脉;左无名静脉;RSTV:右甲状腺上静脉;LSTV:甲状腺左上静脉;RMTV:右甲状腺中静脉;LMTV:左甲状腺中静脉;LITV:左甲状腺下静脉
这一结果高度提示,左颈动脉鞘的囊实性肿物中存在产生甲状旁腺激素的组织,怀疑甲状旁腺异位。患者随后接受了第二次手术,切除左颈动脉鞘中5.5cm × 2.5cm × 2cm的肿物。异位甲状旁腺腺瘤的最终病理诊断得到证实(图5)。第二次手术后的第一天,患者的血清钙和甲状旁腺激素水平已恢复正常,恶心、呕吐和虚弱症状也在术后缓解。
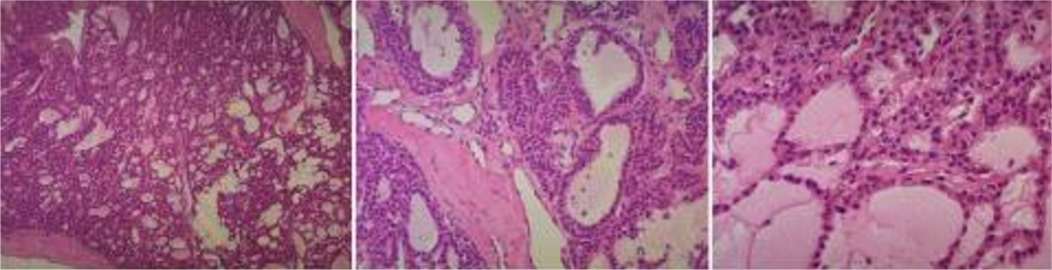
图5 第二次术后病理
小结
尽管二次手术困难而复杂,但选择正确的检查可以提高甲状旁腺再次手术的成功率。在伴有甲状腺滤泡病变的pHPT患者中,手术前应根据非侵入性方法谨慎定位病变。需要再次手术的P-pHPT患者,尤其是当病变需要与异位甲状旁腺腺瘤和神经鞘瘤区分时,应进行SVS,因为它可以在第二次手术前提供准确的诊断和定位。
医博士编译自:
Yang X, Chen X, Xu H, et al. Selective venous sampling in primary hyperparathyroidism caused by ectopic parathyroid gland: a case report and literature review. BMC Endocrine Disorders. 2023; 23(1):141. doi:10.1186/s12902-023-01376-5.
声明: 所有注明“来源:医博士”的文字、图片和音视频资料,版权均属于医博士所有,转载须注明“来源:医博士”;所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。