心脏振荡使脑死亡诊断复杂化
来源:医博士 | 2024-01-15
神经学标准死亡(DNC)或脑死亡是一种临床诊断。政策的变化以及检查中的混淆因素常常使问题复杂化。本文中,一位27岁的男性毒气体暴露后心脏骤停,最终发展为脑死亡,但在临床评估中被确定为心脏振荡,这使诊断变得复杂。在此讨论了这个案例以及用来阐明呼吸机上的“触发呼吸”确实是心脏振荡的操作。
病例介绍
患者,男性,27岁,暴露于硫化氢气体后出现心脏骤停。患者被发现倒在一个有毒废料工厂的挖掘机上,处于无脉性电活动(PEA)。高级心脏生命支持(ACLS)启动。三轮ACLS之后自发循环恢复。在污染区外面的医院进行了去污和羟钴胺素治疗,这导致体液变成葡萄酒色(图1)。
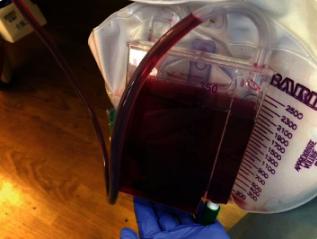
图1、葡萄酒色尿液
患者随后被转移到第三级护理中心。到达时,已经是心脏骤停后约1小时,神经学检查结果不佳。没有意识,瞳孔大小中等,没有角膜反射,没有眼脑反射,没有眼前庭反射,没有咳嗽和呕吐。行头部的计算机断层扫描(CT) (图2)。头部CT显示弥漫性脑水肿和假性蛛网膜下腔出血(图2a–2c)。在接下来几个小时里,尿量增加了900ml,钠含量增加,与尿崩症一致。
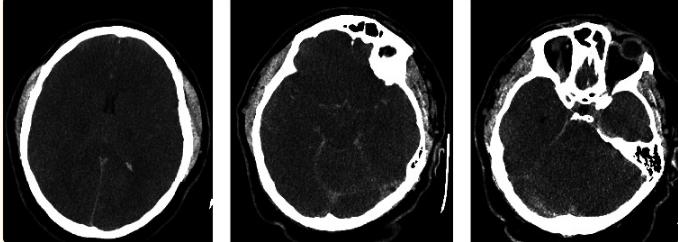
图2、头部CT (左至右)弥漫性脑水肿(a)和假性蛛网膜下腔出血(b,c)
患者接受2mcg IV醋酸去氨加压素(DDAVP)治疗,以减缓尿量。脑电图显示脑电活动不活跃(< 2μv)具有弥漫性心源性伪影(图3)。尽管对流量敏感度进行了调整,但仍有“自主呼吸”(图4a和4b)。当与呼吸机短暂断开并观察时呼吸暂停,这证实呼吸机可能是由心脏振荡触发的。
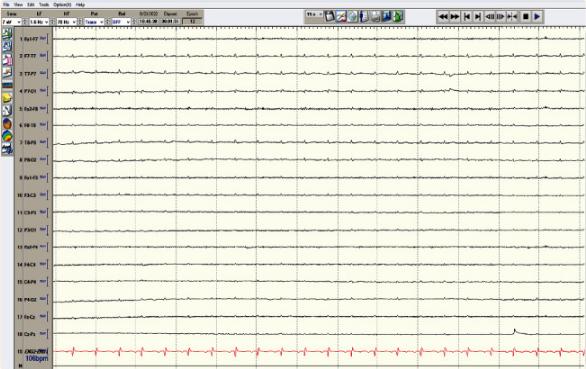
图3、脑电图显示脑电活动不活跃,伴有弥漫性心源性伪影
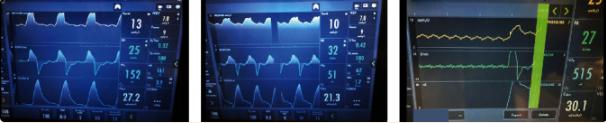
图4、机械通气机波形:(a)使用100% FiO的压力支持(PS)通气试验2呼气末正压为5 cmH2o,压力支持高于PEEP 5,显示呼吸速率为25次呼吸/分钟,潮气量为152毫升;(b)将呼吸机改为100% FiO的持续正压通气(CPAP)试验25 cmH的呼气末正压20,并且在0的PEEP以上的压力支持显示32次呼吸/分钟的呼吸速率和51毫升的潮气量。(a)和(b)的流量触发设置为每分钟4升;(c)将流量触发器改为压力触发器(-2 cmH2O),压力和流量波形显示了独立于96-102的心脏频率或心率的心脏振荡模式。在记录结束时看到的峰值压力和流量的增加是在呼气保持动作期间
预充氧后进行呼吸暂停测试。测试开始时PaCO2为38 mmHg。呼吸机被切断后,通过气管内导管提供6升氧气。在超过8分钟的呼吸暂停后,PaCO2增加到71 mmHg。鉴于对呼吸机发现的持续关注(图第4a和4b),呼吸机被替换为备用呼吸机,并建议进行辅助测试。替代呼吸机允许将触发设置从流量触发调整到压力触发设置,使得心脏振荡能够容易地在呼吸机上可视化(图4c)。获得经颅多普勒(TCD)并显示双侧大脑中动脉(MCA)中的收缩峰,在右侧大脑前动脉(ACA)区域中的“往复”模式最明显(图5)。在测试和讨论之后,根据神经学标准确定了患者死亡。
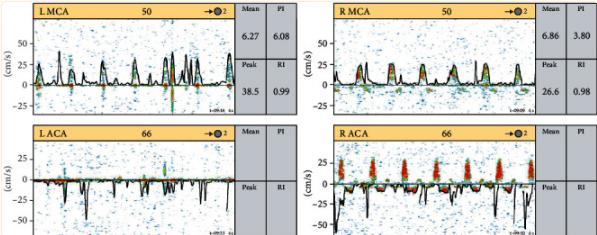
图5、经颅多普勒(TCD): TCD显示双侧大脑中动脉(MCA)典型的收缩期尖峰信号,右侧可见大脑前动脉(ACA)区域的“往复”模式
讨论
这一病例强调了识别呼吸机自动触发的重要性,否则这些患者会按照神经病学标准死亡。在这种情况下,心脏振荡是呼吸机自动触发的病因。
呼吸机自动触发通常是由触发阈值设置不当引起的。呼吸机触发的两种主要类型是流量触发和压力触发。流量触发模式使用连续的基本流量设置和流量阈值触发设置。灵敏度设置通常约为每分钟4L。如果在呼气阀处测量的流量下降到设定的灵敏度以下,呼吸机将启动呼吸或记录呼吸。相反,压力触发模式要求呼吸机保持设定的压力。一旦压力下降到设定的压力阈值以下(通常为-2 cmH2O),呼吸机将记录一次呼吸。血流触发更敏感,因此易于由心脏振荡引起错误触发。通常,床边护理人员会增加气流敏感度,从而需要更大的吸气力来进行呼吸。如果这不能补救自动触发,建议转换到压力触发模式。最终,断开患者与呼吸机的连接并观察呼吸努力是确定吸气是否为心脏振荡的最佳实践,正如我们在患者病例中所采用的。一旦断开,就没有呼吸努力,能澄清最初的困惑。
医博士编译自:Bolt B, Muakkassa F, Bruening L, et al. Cardiac Oscillations Complicating Brain Death Diagnosis. Case Reports in Critical Care. 2023; 2023:1132406. doi:10.1155/2023/1132406.
声明: 所有注明“来源:医博士”的文字、图片和音视频资料,版权均属于医博士所有,转载须注明“来源:医博士”;所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。