暴发性急性出血性脑白质脑炎:脑疝的一种罕见和毁灭性后果
来源:医博士 | 2024-05-30
急性出血性脑白质脑炎(AHLE)是一种非常罕见的脱髓鞘疾病,伴有白质的快速暴发性炎症。虽然确切的病因尚不清楚,但AHLE通常在病毒或细菌感染后出现,在接种麻疹或狂犬病疫苗后较少见。AHLE预后极差,死亡率高。由于这种实体的罕见性,在适当的管理路线上没有明确的共识。本报告介绍了一例急性淋巴细胞白血病的病例,该病例描述的是一名年轻患者新冠肺炎病的副传染性后遗症。
病例介绍
患者女性,30岁,土耳其籍。右利手。既往无特殊病史,因多次全身强直阵挛性癫痫发作(GTCS)被送至急诊科,入院之前发热3天、伴头痛和肌痛病史。到达急诊室后,GTCS病又发作了一次,在三分钟内自然消失。患者虽未恢复意识,但无需气管插管,并被送入医学重症监护病房(MICU)。接受了癫痫持续状态治疗方案,先静脉注射劳拉西泮4mg,然后静脉注射负荷剂量的左乙拉西坦4.5g,并开始每天两次注射维持剂量的左乙拉西坦1.5g。紧急EEG显示,在右侧额中央区,连续的低至中压泛发性不规则δ波活动与低电压不规则θ波活动混杂在一起,偶尔出现轮廓鲜明的瞬变,未记录到明确的癫痫样放电或非惊厥性癫痫持续状态的特征(NCSE)。进一步的侧枝病史显示之前没有异常行为。否认近期的旅行史或外伤史。系统查体没有发现关节痛、皮疹或全身症状,也没有娱乐性药物使用史。
到达哈马德总医院急诊室时,患者生命体征在正常范围内,体温为36.4°C,呼吸频率为每分钟17次,血压为129/62 mmHg,机械通气时的氧饱和度为98%。在紧急情况下进行检查时,患者使用机械呼吸机镇静,瞳孔等大,对光反射存在,直径3毫米。颈部柔软,并伴有全身锥体肌痉挛、四肢反射亢进(DTR +3)和双侧跖屈反射亢进。
最初的血液检查包括血细胞计数、生物化学、甲状腺功能检查以及维生素B12和B1水平,这些指标都在正常范围内,炎症标志物正常(CRP 6mg/L)。自身免疫筛查显示ANA(抗核抗体)和其他自身免疫检查阴性,HIV(人类免疫缺陷病毒)血清学阴性。入院当天的头部CT显示伴有脑沟消失的轻度血管源性脑水肿(图一A)。患者进行了腰椎穿刺(LP),并根据经验开始服用阿昔洛韦800 mg和头孢曲松1g。脑脊液(CSF)分析显示正常白细胞计数为每mm3 1个细胞,蛋白质水平升高为0.5g/L,葡萄糖水平升高为4.2 mmol/l 。脑脊液病毒检查、涂片和聚合酶链反应(PCR)对结核病和隐球菌的检测均为阴性,脑脊液培养和细胞学检查均为阴性。因此抗病毒药物和抗生素被停用。未检测到脑脊液寡克隆带,脑脊液IgG指数为0.5(正常)。OCB通常不在ADEM/AHLE出现或可能出现。
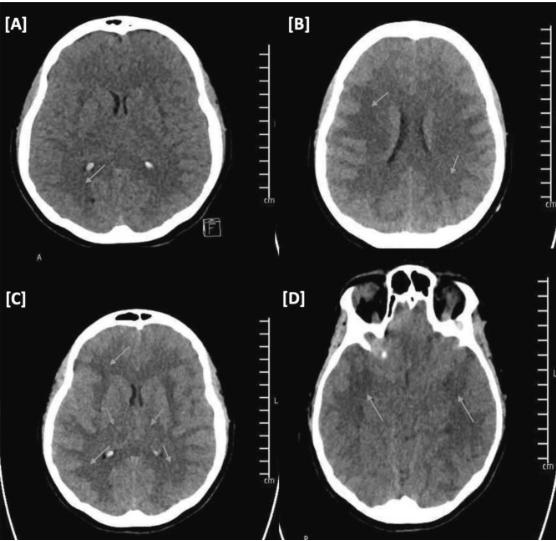
图1、CT头部无对比增强
(A)初始CT头颅:存在全身性脑水肿和弥漫性白质低密度。(B-D)12小时后CT头部:全身性脑水肿显著进展。累及大脑和小脑的弥漫性白质低密度。双侧丘脑低密度
入院后不到24小时,患者被发现有异视,左瞳孔直径5mm,对光无反应。要求紧急CT头部检查,并紧急咨询了神经内科。重新评估后,检查显示格拉斯哥昏迷评分(GCS)为4 E(眼)1 V(言语)T M(运动)2,伴有疼痛的失觉姿势。脑干反射检查显示异角(右侧3mm,左侧5mm无对光反应),共轭凝视伴水平和垂直前庭耳蜗反射(VOR)完整,对称角膜反射完整,咳嗽反射,未见病理性呼吸模式。锥体征伴全身性高张力及双侧巴宾斯基征。
紧急复查头部CT(图一B-D)显示新出现的弥漫性低密度白质,累及大脑、小脑和双侧丘脑,伴有明显的全身性脑水肿,伴有鞍上池的闭塞,提示双侧颞叶沟回疝形成。初步诊断为暴发性ADEM(急性脱髓鞘性脑脊髓炎)。经神经外科会诊,建议不进行手术干预。患者管理包括多学科方法和结构化的支持医疗护理和标准颅内压指导措施。由于初步诊断为暴发性ADEM,患者开始静脉注射甲基强的松龙1g/d, 3%高渗生理盐水,连续5天,参数为颅内压升高1级和2级。
脑磁共振增强成像(MRI)显示弥漫性脑肿胀,颅内压升高,双侧白质分散,丘脑和脑干扩散受限,并伴有双侧微出血。对比后FLAIR图像显示双侧轻脑膜增强(图2)。这些发现证实了暴发性急性出血性脑白质脑炎/脑脊髓炎(AHLE/咳咳)的有效诊断。气管内新型冠状病毒RNA阳性,胸部X线和CT正常,增加了副感染新冠肺炎相关暴发性AHLE的可能性。传染病小组在第一天开始给患者静脉注射200mg负荷剂量的雷地昔韦,然后从第二天到第五天再注射100mmg,以治疗新冠肺炎感染。
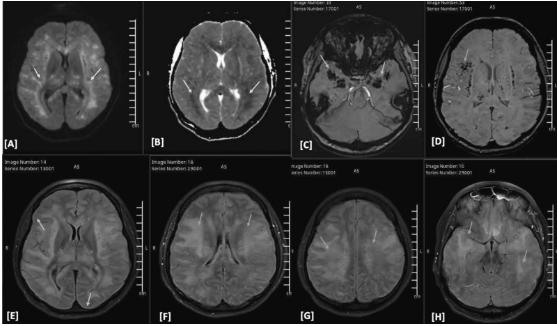
图2、头部核磁共振对比增强
(A-D)DWI/ADC序列显示颅内压增高、散在双侧白质、丘脑和脑干扩散受限以及双侧微出血的放射学证据
(E-H)FLAIR图像显示了增强后图像上注意到的双侧软脑膜强化和弥漫性脑水肿的证据。颅内血管造影不明显(未显示)。总体印象有利于急性播散性出血性脑炎
患者的管理非常细致,随访的头部CT扫描(第2天)显示没有明显的间隔变化,持续的全身性脑水肿和双侧弥漫性白质低密度。患者意识水平未见改善,AHLE病死率高,颅内压升高2、3级。患者开始服用甘露醇丸,每4-6小时服用35-70g,并经常监测尿液和血清渗透压,同时使用异丙酚和咪达唑仑镇静。
入院第3天,患者表现为库欣反射3期,心动过缓,34次/分,血压170/93,急CT头未见水肿加重,间隔期无明显变化。
入院第4天,尽管接受了5天的静脉注射类固醇、严格调节的渗透治疗和镇静治疗,脑水肿的进展是不可避免的,随访的CT头(图3)显示弥漫性脑水肿的间隔明显增加,并扩展到脑干,肿块效应的间隔增加,更多的心室系统消失和扁桃体疝。
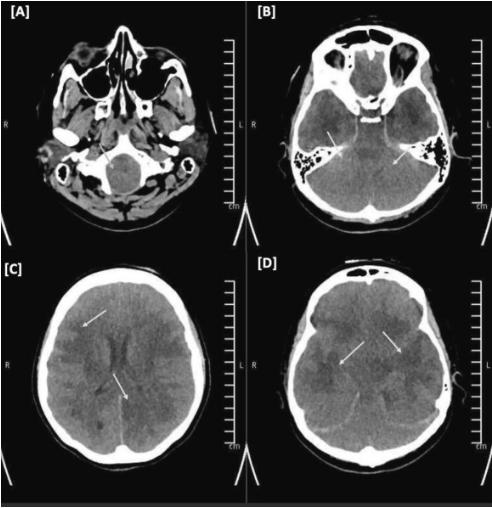
图3、头部CT无对比增强
入院第5天,患者瞳孔固定放大,脑干反射缺失。脑干死亡的先决条件通过暂停镇静和抗癫痫药物得到满足,脑干死亡通过呼吸暂停试验和CT颅内血管造影无脑血流证实(图4)。患者的父母及其未婚夫从入院开始就已被告知,由于这种毁灭性的诊断和尽管有治疗但仍高的死亡率;双方同意退出治疗,患者在MICU去世。
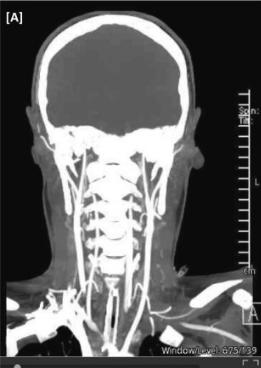
图4、CTA颅内血管造影
讨论
迄今为止,急性出血性脑白质脑炎的发病机制仍然令人困惑,高达50%的病例之前患有传染性(病毒和细菌)疾病。如本患者所观察到的,新冠肺炎感染后出现进行性难治性脑水肿;尽管提出了与在ADEM观察到的相似的潜在免疫病因学,但其推测性发病机制仍难以捉摸和阐明,然而高达50%的AHLE患者没有表现出先前的疾病。
结论
AHLE是一种非常罕见的疾病,也许其暴发性衰弱过程和高死亡率应保证进一步研究疾病的病理生理学及其最佳治疗参数。挽救生命的去骨瓣减压术应被视为采用量身定制的渗透疗法和免疫疗法的多学科治疗方法。
医博士编译自:Safan AS, Noorain Z, Atta MA, et al. CASE REPORT: Fulminant acute hemorrhagic Leukoencephalitis (AHLE): A rare and ruinous outcome with cerebral herniation(COVID-19). eNeurologicalSci. 2024; 35:100499. doi:10.1016/j.ensci.2024.100499.
声明: 所有注明“来源:医博士”的文字、图片和音视频资料,版权均属于医博士所有,转载须注明“来源:医博士”;所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。