一名3岁男孩的异位海绵体表现为膀胱肿物
来源:医博士 | 2024-06-25
异位组织很少在膀胱中发现。目前已有膀胱中异位前列腺和结肠组织的报道。膀胱中的异位海绵体以前从未被描述过。更重要的是出现临床症状时,治疗并未明确。这篇文章中介绍了一例表现为膀胱肿物的异位海绵体,并分享了其临床特征和治疗策略。
病例介绍
一名3岁男孩因尿频1个月入院,体格检查未见明显异常。外院尿液分析显示,尿液白细胞计数升高,为17.9/ul。超声显示膀胱肿物。CT平扫显示圆形、低密度、边缘良好的膀胱病变(1.9×1.8cm)(图1A)。CT增强扫描显示病变包膜中度圆形增强,病变实质中有小片状增强的高密度阴影(图1B)。MRI扫描显示一个囊性病变(1.9×1.9cm),病变包膜呈环形低信号,膀胱三角区有一个片状增强的病变实质(图1C–E)。
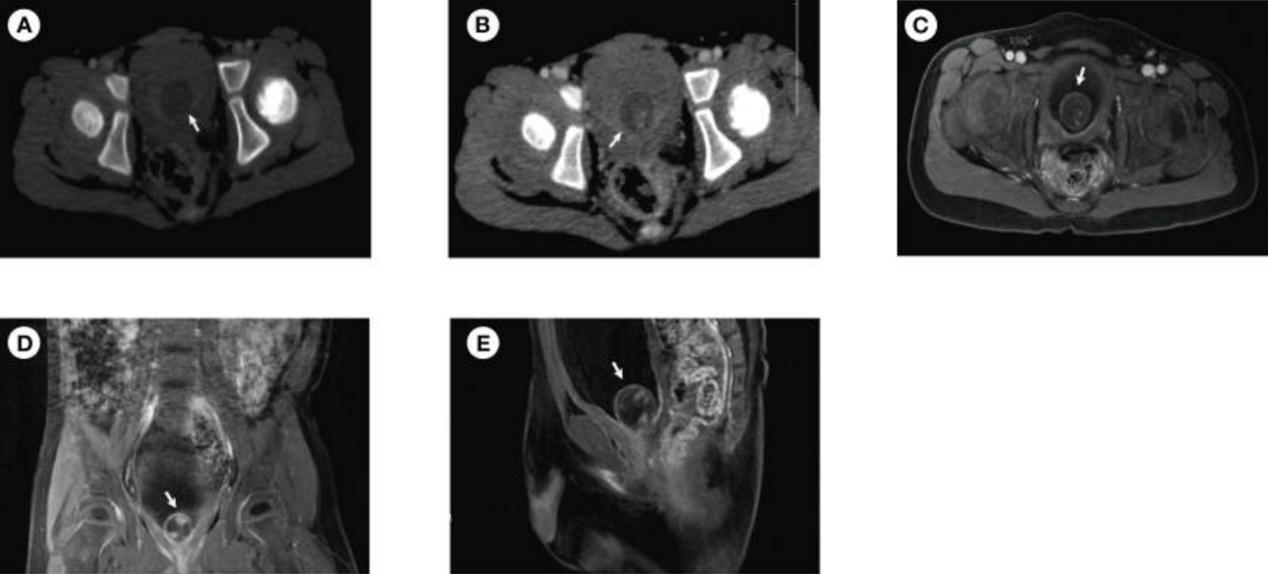
图1 术前患者的CT和MRI(A) CT平扫显示圆形、低密度、边缘良好的膀胱病变(1.9×1.8cm)。(B) CT增强扫描显示病变包膜中度圆形增强,病变实质内有小片状增强的高密度影。MRI显示一个囊性病变(1.9×1.9 cm),病变包膜呈环形低信号,横向(C)、冠状(D)和矢状面(E)有一个小片状增强的病变实质。图像中的白色箭头表示病变
结合术前影像学诊断为膀胱肿瘤(倾向于良性),考虑到肿瘤很大,患者有症状。建议进行手术。进行了经尿道膀胱肿瘤切除术。最初使用Wolf 4.5F/6.5F硬质输尿管镜(德国)进入膀胱,观察到膀胱三角区有一个表面光滑、带蒂的约2cm的单个肿瘤。随后,尝试了经尿道肿瘤切除术。具体而言,使用铊激光器(Cyber Tm 2μm铊激光手术系统,意大利)切割肿瘤。由于切割时实时止血,出血量很小。使用Wolf 5F取石钳(德国)取出肿物。不幸的是,由于肿物体积大,经尿道切除很困难。随后进行膀胱切开和肿瘤切除术。具体而言,通过18G穿刺针(Bard,USA)在耻骨上方1.5cm处进行膀胱穿刺,并通过20F经皮穿刺装置(Bard)建立通路。这个过程类似于经皮肾取石术的通路建立。Wolf 4.5F/6.5F硬质输尿管镜(德国)沿膀胱入口插入。再次使用铊激光(Cyber Tm 2μm铊激光手术系统,意大利)将肿物切成小块,并使用Wolf 5F取石钳(德国)取出小块。肿瘤被成功切除。手术总持续时间为2.8小时。F10 Foley导管保留了14天。当切口愈合良好且没有血尿等症状时,取出导管。术后未发现并发症。
有趣的是,术后病理显示,组织表面覆盖着多层鳞状上皮,薄壁组织中发现大量纤维结缔组织和血管网腔隙。此外,还可以看到慢性炎症细胞、神经组织和平滑肌束(图2)。这表明该组织是海绵体。免疫组化显示CD31(+)、CD34(+),CK-pan(+)和F-VIII(+)。最终诊断为膀胱海绵体异位。患者在手术后5天出院。术后10个月,超声显示膀胱无明显异常(图3),患者无尿频症状。目前,该患者仍在接受随访。
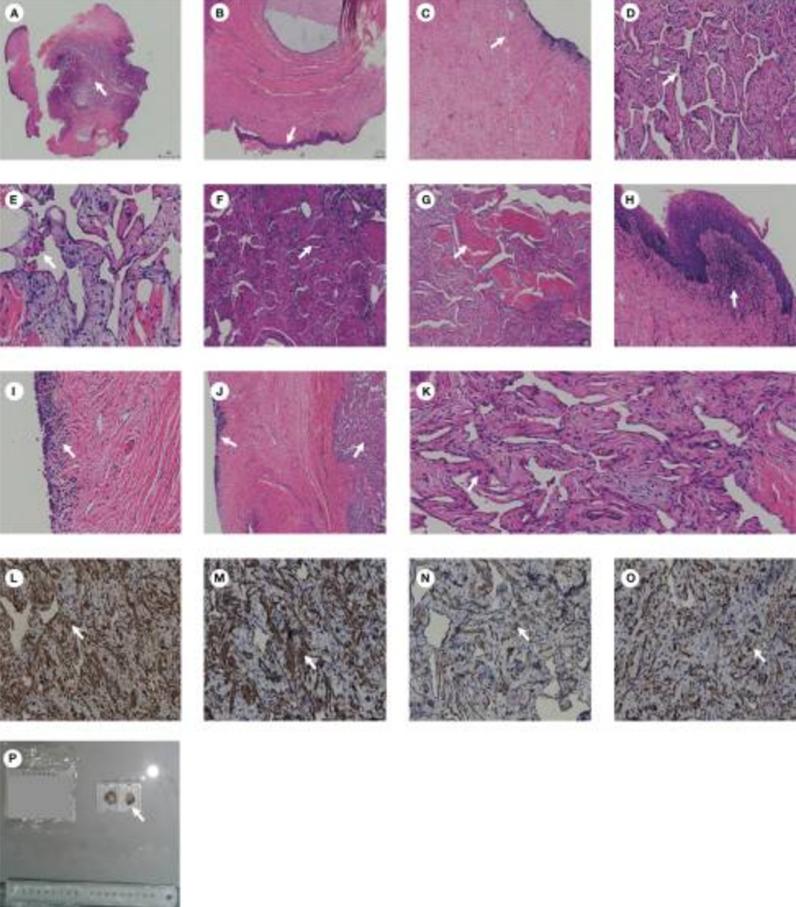
图2 病理图(A) 低倍镜下组织的病理形态。(B) 组织内可见多层鳞状上皮。(C) 组织内可见纤维结缔组织。(D,E)组织内可见血管网腔隙。(F) 在组织内可以看到神经组织。(G) 组织内可见平滑肌。(H) 组织内可见慢性炎症细胞。(I) 组织内可见膀胱黏膜。(J) 组织内可见膀胱粘膜和海绵体。(K) 高倍镜下可以在组织内看到平滑肌。(L) Calponin(+)。(M) 肌动蛋白(+)。(N) SMA(+)。(O) Desmin(+)。(P) 膀胱肿物的大体标本。图像中的白色箭头表示典型的病理结果
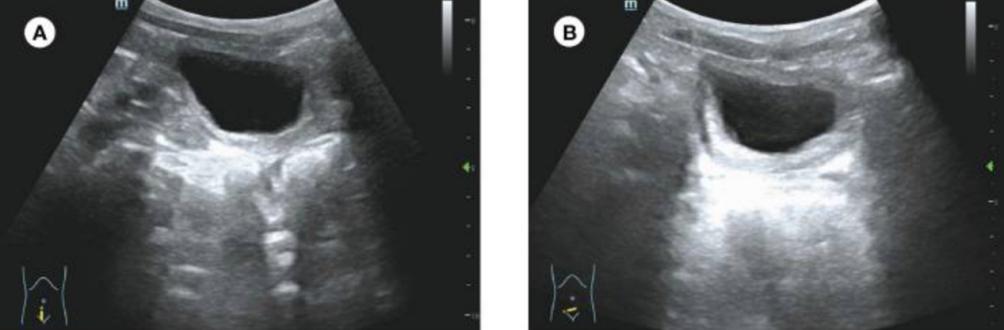
图3 患者手术后10个月的超声检查。(A,B)超声检查未发现膀胱有明显异常
讨论
异位组织很少在膀胱中发现,但仍有一些报道,包括异位前列腺和结肠组织。尽管报道了异位组织在膀胱中形成良性病变,但异位组织的起源理论仍然存在争议。目前,有几种理论解释,包括正常组织的迁移和错位、胚胎残余的持续存在以及慢性炎症引起的化生变化。对于膀胱中的异位前列腺,Kim等人发现,由于正常和异位前列腺组织的病理学和免疫组织化学相似性,它可能与前列腺组织的迁移和胚胎残留的持久性有关。然而,Hasegawa等人发现结肠异位与膀胱细胞化生有关,因为病理支持细胞化生和慢性炎症浸润。
在本例中,尽管有慢性炎症细胞浸润的病理证据,但未观察到化生(图2H)。此外,在正常海绵体和异位组织中观察到免疫组织化学和组织学的相似性。然而,从胚胎发育的角度来看,海绵体向膀胱三角区的迁移很难解释。推测这可能是膀胱三角区持续存在的先天性海绵体,但这种先天性存在的原因尚不清楚。
膀胱异位海绵体的临床表现是尿频。然而这是非特异性的,因为大多数儿童膀胱肿瘤会引起尿频或血尿。需要进行影像学检查以明确诊断。与成人相比,评估儿童膀胱病变的一线成像工具是超声检查,如果肿物的起源不清楚或怀疑远处扩散,则随后进行横断面成像检查,如计算机断层扫描或磁共振成像。需要注意的是,MRI优于CT,因为在儿科人群中有辐射(该患者同时进行CT和MRI检查是不规范的)。在本例中,超声显示可能有膀胱肿物。MRI显示囊性病变,病变包膜呈环形低信号,膀胱三角区有一小块增强的病变实质,这表明膀胱肿瘤(倾向于良性)。
此外,尽管活检对确定诊断很重要,但由于儿童在非全身麻醉下无法配合完成活检,以及儿童良性膀胱肿瘤恶变的罕见性,术前活检可能没有必要(2,10-12)。在手术期间使用Wolf 4.5F/6.5F硬质输尿管镜(德国)进行取样,而不是术前活检,这可能更适合该患者。此外,试图在手术期间尽可能广泛地切除肿瘤,同时进行术后活检(由于考虑到良性肿物,肿瘤基底部没有单独进行活检)。但严格来说,对于性质不明的膀胱肿瘤,术中冷冻和/或个体基础活检是必要的。在该患者中,不进行术中冷冻或单个肿瘤基底活检是不规范的(尽管术前成像和术中内窥镜检查表明它可能是良性肿瘤)。此外,尿液细胞学对帮助诊断膀胱肿瘤很重要。
儿童膀胱肿瘤可分为起源于膀胱上皮的肿瘤即尿路上皮肿瘤和更常见的间充质膀胱肿瘤。儿童常见的膀胱恶性肿瘤,如横纹肌肉瘤、低恶性潜能的乳头状尿路上皮肿瘤,需要对其进行鉴别。此外一些不常见的肿瘤,如膀胱移行细胞癌、膀胱炎性肌成纤维细胞瘤,也需要进行鉴别。此外,尽管该病变被确定为膀胱中的异位海绵体,但由于缺乏对病变长期生物学行为的观察,因此不能将其具体归类为特定类型的膀胱肿瘤。尽管如此,这种病变仍然需要与其他膀胱肿瘤区分开来。
膀胱中的异位组织表现为良性肿物,很少报道发生恶性转化。因此,大多数学者支持当无症状时,不需要额外的治疗。然而,当膀胱中的异位组织出现血尿、尿频或影像学提示恶性肿瘤等症状时,建议进行手术治疗。据报道,经尿道膀胱肿物切除术疗效良好。然而,在这名患者中由于尿道狭窄和手术器械有限,进行了膀胱切口和肿瘤切除术。对于儿童大小相似的肿瘤,膀胱切开和肿瘤切除可能是首选。
有趣的是,术后病理显示,膀胱病变的典型组织学表现与海绵体相同,表明膀胱中存在异位海绵体,这在以前从未报道过。免疫组织化学以CD31(+)、CD34(+)和VIM(+)为特征,表明肿物内有血管生成。然而,Ki-67(<3%)和组织学显示没有异型性,表明肿物更有可能是良性的。因此推测膀胱中的异位海绵体可能是一种增殖迅速的良性肿瘤。
小结
儿童膀胱中的异位海绵体从未报道过,它是一种增殖迅速、体积大的良性肿瘤。建议进行手术。然而,由于尿道狭窄和手术器械有限,经尿道膀胱肿瘤切除术很难进行。膀胱切开和肿瘤切除可能是优选的。
医博士编译自:
Chai JG, Zhao YL, Yin SF, et al. Case report: Ectopic corpus cavernosum presented as bladder tumor in a 3-year-old boy.Frontiers in Oncology. 2024; 14:1308493. doi:10.3389/fonc.2024.1308493
声明: 所有注明“来源:医博士”的文字、图片和音视频资料,版权均属于医博士所有,转载须注明“来源:医博士”;所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。