老年严重AKI患者,既没有常见病因,也没有胃肠道不适史,为何突然发生十二指肠穿孔?
来源:医博士 | 2025-12-18
十二指肠溃疡穿孔是消化性溃疡病(PUD)的一种潜在致命并发症,该病通常隐匿,表现为上腹部突发疼痛、腹胀以及影像学上的腹腔积气。溃疡起源于胃和十二指肠保护性黏膜层的损伤,使底层组织易受胃酸侵蚀,最常见的危险因素是幽门螺杆菌感染以及非甾体抗炎药(NSAID)如阿司匹林的使用。然而,至少有20%的PUD病例幽门螺杆菌、NSAID或阿司匹林使用均为阴性,被称为特发性PUD。
特发性PUD的临床病程尚不完全清楚,但穿孔或出血等并发症的风险更高、溃疡持续时间更长,更有可能表现为多发性且较大的溃疡、对质子泵抑制剂的治疗反应更有限、消化不良症状更严重,以及复发率和死亡率更高。特发性PUD是一种排除性诊断,因为必须排除影响上消化道的罕见全身性疾病,如结节病或血管炎,以及胃高酸性的原因,如佐林格-埃利森综合征。
尽管难以逐一阐明病因,但这些溃疡常见于生理应激水平较高的患者或患有危及生命的全身性疾病的患者,除了尿毒症的直接影响和危重患者应激性黏膜损伤的风险外,这些因素都可能导致严重肾功能损伤(AKI)患者的溃疡穿孔。
本文介绍了一例老年严重AKI患者的十二指肠溃疡穿孔病例,既没有常见病因,也没有胃肠道不适史,却突然发生了十二指肠穿孔。万幸的是,通过紧急手术和术后透析,患者最终完全康复。这个病例提醒医生,对于急性肾损伤等危重病人,即使没有典型病因,身体严重的应激状态也可能诱发致命的消化道并发症。
病例介绍
患者是一位80岁的老年男性,既往病史包括原发性高血压、慢性肾脏病3A期、低钾血症、多发性双侧单纯性肾囊肿、经尿道膀胱癌术后非肌层浸润性膀胱癌状态及卡介苗治疗史、前列腺特异性抗原慢性升高的良性前列腺增生,以及高脂血症。
在入院前11天,他曾因尿路感染接受过治疗。11天前诊断为产超广谱β-内酰胺酶(ESBL)大肠杆菌,给予呋喃妥因治疗7天。这次被家人送到急诊室,主要是因为发现他有些“神志不清”,并且小便次数异常增多。
初步检查发现:
生命体征:平稳,血压正常,体温98.5°F、心率99次/分、呼吸频率16次/分、血压121/59 mmHg。
精神状态:意识模糊,对人和地点有定向力,但对时间无定向力。
身体检查:心脏听诊心律和节律正常,双肺听诊清晰,腹部柔软无压痛,无脏器肿大,肋脊角无压痛。
既往病史:否认有任何胸痛、呼吸急促、排尿困难或血尿。否认最近跌倒或晕厥。否认最近或长期特殊病史。
关键化验结果(入院当天):
白细胞(WBC)计数升高至17.2 K/µL,其中中性粒细胞占90.5%;血钠水平低,血清钠为127 mEq/L;代谢性酸中毒,碳酸氢盐为12 mEq/L,阴离子间隙为19 mEq/L,乳酸为1.7 mmol/L;肾功能指标显著升高,血尿素氮(BUN)为140 mg/dL,肌酐为10.64 mg/dL,已知基线肌酐为1.37(表1)。
初步实验室检查还包括凝血功能,结果显示血小板计数、国际标准化比值(INR)和活化部分凝血活酶时间(aPTT)均正常,无基线凝血障碍。此外,尿检也提示存在持续感染(表1)。影像学检查包括头部CT平扫,未发现急性颅内病变,胸部X线片阴性,未发现急性病变。
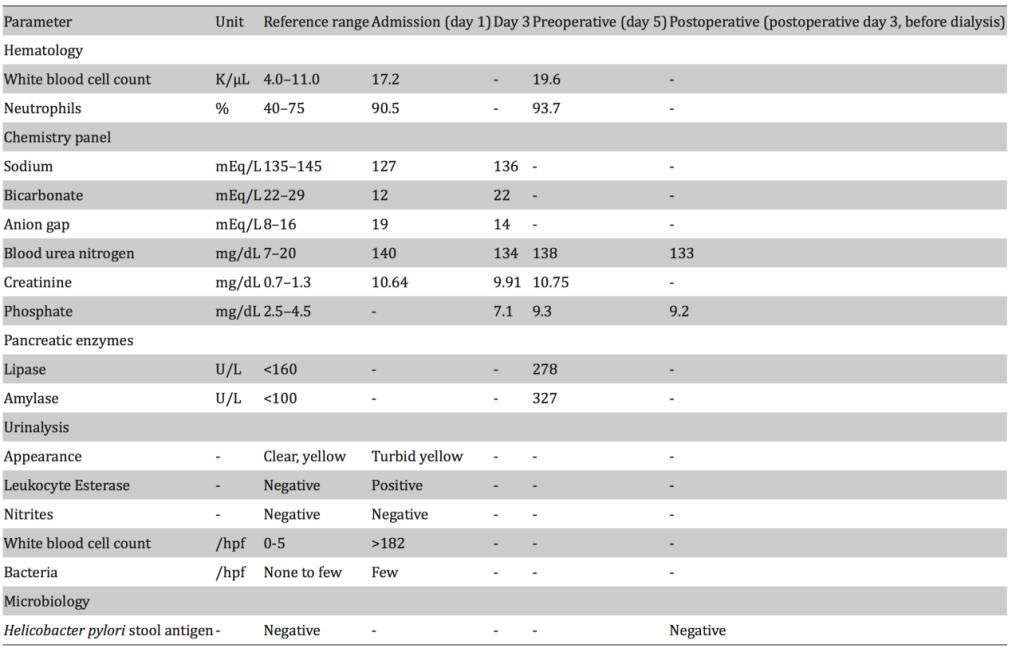
表1. 患者的实验室检查结果
鉴于患者BUN和肌酐显著升高、血清碳酸氢盐水平低、阴离子间隙高以及白细胞增多,诊断为急性肾损伤(AKI)、重度代谢性酸中毒、低钠血症、疑似尿路感染(UTI)伴可能脓毒症,以及AKI或感染继发的急性脑病。对患者进行了尿培养和敏感性检测,以及两组血培养,随后患者被收住内科,接受静脉补液和碳酸氢钠治疗,以及经验性静脉注射哌拉西林他唑巴坦。
病情急转直下:突如其来的腹痛
在接下来的四天里,患者的意识障碍有所缓解,代谢性酸中毒和低钠血症也有所改善,但静脉输液后肾功能并未显著改善,这表明患者可能因长期脱水或败血症而发生了缺血性急性肾小管坏死。
入院第二天,对患者进行了腹部和盆腔CT扫描,结果显示双侧有多发单纯性肾囊肿,与之前的影像无变化,且无肾盂积水或其他病理改变的证据。血培养、尿培养和敏感性试验均发现产ESBL大肠杆菌呈阳性,该菌对厄他培南敏感,表明患者已发生尿脓毒症和菌血症,因此治疗方案从哌拉西林他唑巴坦转为静脉注射厄他莫司。入院第三天,患者的肾功能检查显示高磷血症,且到第五天病情持续恶化;肌酐水平仍显著升高(表1)。临床上,患者血流动力学稳定,无败血症休克的迹象。
然而,在入院第5天,情况突变。患者报告过去两天半出现弥漫性腹部绞痛,并新发腹胀。无活动性不适,报告排便无血,排气正常。否认恶心、呕吐、腹泻、便秘或任何腹痛史。上次结肠镜检查为五年前,除息肉外无其他异常,既往上消化道内镜检查史不详。体格检查显示腹部膨胀,广泛压痛,以右下腹最为严重,无反跳痛。
复查实验室检查显示白细胞计数进一步升高至19.6 K/µL,中性粒细胞百分比升至93.7%,同时胰酶新发升高,脂肪酶为278 U/L,淀粉酶为327 U/L(表1)。
进行了肾脏、输尿管和膀胱扫描,结果显示肠型正常,但腹部和盆腔平扫CT结果令人意外:CT显示,,小网膜囊内十二指肠周围有游离气体(“气腹”),腹水,双侧少量胸腔积液,下肺叶有肺不张改变,考虑十二指肠溃疡穿孔(图1)。
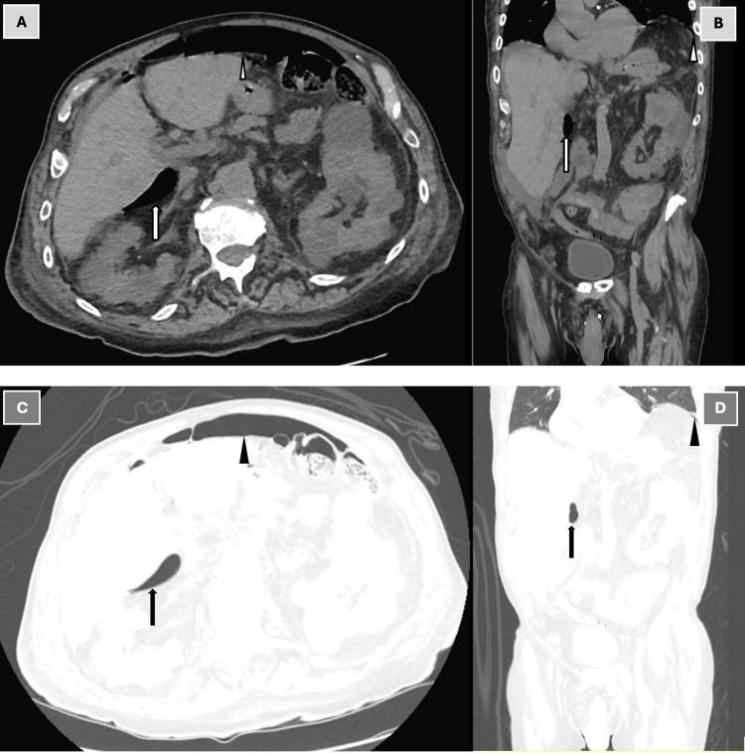
图1. 腹部和骨盆CT平扫:软组织窗轴位视图(A)、软组织窗冠状位视图(B)、肺窗轴位视图(C)和肺窗冠状位视图(D)
紧急手术与康复过程
普外科医生团队迅速介入,并立即为患者进行了急诊剖腹探查手术。手术过程中,在幽门远端发现一处穿孔的十二指肠溃疡,腹膜严重污染,在冲洗腹腔前收集了腹水样本进行培养和敏感性测试。溃疡被清创至健康出血边缘,并使用改良Graham修补术进行修复。术后支持包括以Stamm方式放置胃造口管进行胃减压,以Witzel方式放置空肠造口管进行早期肠内营养,以及使用鼻胃管进行术后临时减压。患者继续使用厄他培南,并开始经验性抗幽门螺杆菌治疗,但在检测阴性后迅速停药。
术后,患者被收住入外科重症监护室,其肾功能虽差但临床状况稳定。为促进管口愈合,患者禁食禁饮48小时,因此无法为其高磷血症使用磷酸盐结合剂。患者表示,之前的腹痛得到了极大缓解,切口伤口完好,无红斑、水肿或化脓迹象。
接下来的一周,患者在无并发症的情况下,开始逐渐进食流质,最后恢复正常饮食。一周后,未发现真菌感染迹象,米卡芬净被停用。鉴于患者术后持续存在高磷血症和尿毒症(表1),术后第三天开始接受连续三天的血液透析,随后转为每周三次透析,直至尿毒症和高磷血症得到缓解。患者十二指肠溃疡穿孔修复过程中未出现并发症。
讨论:为什么会发生穿孔?
这个病例的特殊之处在于,患者并没有消化性溃疡的常见病因(幽门螺杆菌检测阴性,近期也未使用止痛药)。那么,溃疡从何而来?
继发于AKI、慢性肾病(CKD)或终末期肾病(ESRD)的尿毒症患者,已被证实有更高的PUD发病率,这可能是由于胃泌素水平升高或胃酸分泌改变所致。在急性肾损伤中,尿毒症可能导致的这种潜在损害,可能使原有消化性溃疡恶化,或诱发十二指肠溃疡形成,随后发生穿孔。
重要的是,在涉及1874名患者的全球肾动脉闭塞性病变研究中,分析了接受消化性溃疡穿孔手术修补的成年患者的30天发病率和死亡率,发现急性肾损伤是30天发病率和死亡率的关键相关因素,其比值比为7.9。
这一风险增加表明,除了可能是患者十二指肠溃疡穿孔的潜在原因外,其肾脏损伤也是其康复过程中的一个重要并发症因素,并可能显著增加其发病率或死亡率的风险。
对于临床医生的关键启示
提高警惕:在管理急性肾损伤等危重病人时,必须对潜在的、不典型的消化道并发症保持高度警惕。
细致观察:任何新出现的腹部症状、不明原因的心率加快或感染指标升高,都应引起重视。
预防为主:对危重病人常规使用预防应激性溃疡的药物,虽然主要目的是防止出血,但也可能降低穿孔等严重并发症的风险。
通过及时的诊断、果断的手术和全面的术后支持,即使是这样复杂的病例也能获得成功的治疗结果。
医博士编译自:Roth MO, Choi JH, Peles S, et al. A Case of a Perforated Duodenal Ulcer in the Context of Acute Tubular Necrosis and Urosepsis. Cureus. 2025; 17(9):e92482. doi:10.7759/cureus.92482.
声明: 所有注明“来源:医博士”的文字、图片和音视频资料,版权均属于医博士所有,转载须注明“来源:医博士”;所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。