从行为障碍到外科急症——一例青少年异食癖引发的肠套叠
来源:医博士 | 2025-12-26
异食癖的特征是长期摄入非食物、非营养性物质,通常与潜在的心理困扰或神经发育异常有关。虽然常被归类为精神科疾病,但异食癖的行为表现如果得不到治疗,可能导致危及生命的医疗并发症。摄入异物可能导致胃肠道毒性、梗阻或其他严重后果。
本病例描述了一名有情绪困扰、功能失调的家庭动态和未经治疗的重度抑郁障碍病史的少女中,异食癖的一种不常见且急性发作的表现。因持续摄入发圈和鞋带,最终导致需要紧急手术干预的肠套叠。
病例详情:一位少女的完整诊疗历程
1. 入院与紧急情况
一名13岁的中东女孩于2025年1月12日入院,有持续三天的腹痛和呕吐史。体格检查显示其腹部柔软,生命体征在正常范围内:体温36.7°C,心率85次/分钟,呼吸频率22次/分钟,血压113/70 mmHg,氧饱和度98%。患者存在营养不良,身高156厘米,体重40.15公斤,BMI为16。腹部CT扫描显示从胃到十二指肠的肠套叠,由异物引起。在急诊科尝试了初步的保守治疗,包括液体复苏和密切观察;然而,症状持续存在,随后安排了手术干预。
2. 手术治疗
2025年1月13日,患者接受了剖腹手术,包括多次肠切开术和胃造口术,术中取出了各种异物,包括发圈、鞋带和一根细金属丝。手术顺利完成,无并发症。术后,患者临床状况稳定,可以经口进食,没有感染或腹部压痛的迹象。恢复顺利,在儿科病房监护至1月20日。
3. 精神科评估与深层原因
术后开始了精神科会诊。患者透露,自2019年母亲去世后,一直与父亲和继兄弟姐妹同住。患者及家中保姆均表示,长期以来,家庭环境不稳定及社会心理压力导致患者持续存在情绪困扰。患者描述自己情绪持续低落、经常哭泣和社交退缩。大约三年前,开始摄入发圈作为应对压力的一种方式。入院前八个月,出现了自杀念头(但未采取行动),并使用尖锐物体进行自残行为,留下了可见的疤痕。否认有任何自杀意图或物质使用。
精神科评估过程中,患者配合度良好,眼神交流正常,言语及行为无异常。情感反应稍显迟缓,但没有幻觉或妄想的迹象。认知、自知力和判断力完整。进行了标准化评估,得分如下:贝克抑郁量表(BDI)- 32分(重度抑郁),贝克焦虑量表(BAI)- 44分(重度焦虑),耶鲁-布朗强迫量表(Y-BOCS)- 22分(中度强迫症状)。风险评估显示对自身或他人没有直接威胁。根据临床评估和标准化工具,按照DSM-5标准,患者被诊断为异食癖和重度抑郁障碍。提供了心理教育和安抚,并安排了门诊精神科护理的随访计划。
患者于2025年1月20日出院,出院后继续接受术后疼痛及便秘对症治疗。
4. 术后恢复与多学科跟进
患者躯体恢复情况稳定。2025年2月24日复查腹部X线片,提示胃肠形态正常,未见气液平面、游离气体及不透光阴影,说明无术后残留并发症。但患者仍主诉存在便秘症状,遂转诊至儿科消化科进一步诊疗。此外,还因存在月经过多及寻常痤疮问题,分别转诊至妇科及皮肤科。营养指标检查显示,患者铁蛋白水平为19.1pmol/L(处于正常下限),锌水平为82.06μg/dL(参考范围≥44μg/dL),提示微量营养素水平基本正常。皮肤科评估认为,患者痤疮的成因是皮肤卫生状况不佳,与营养或内分泌因素无关;妇科检查未发现明显器质性异常。经饮食调整及行为干预后,患者便秘症状改善。
精神科门诊随访期间,患者接受门诊认知行为疗法治疗,未使用药物。经干预后,患者病情稳步改善,情绪趋于稳定,异食行为完全停止(见图1、图2)。患者自述已无自杀意念及自伤行为。在一次随访中,患者父亲陪同就诊,并补充了家庭相关背景信息,包括亲子情感联结缺失、家庭关系不稳定及父亲存在酗酒行为 —— 这些均是导致患者长期情绪困扰的重要因素。
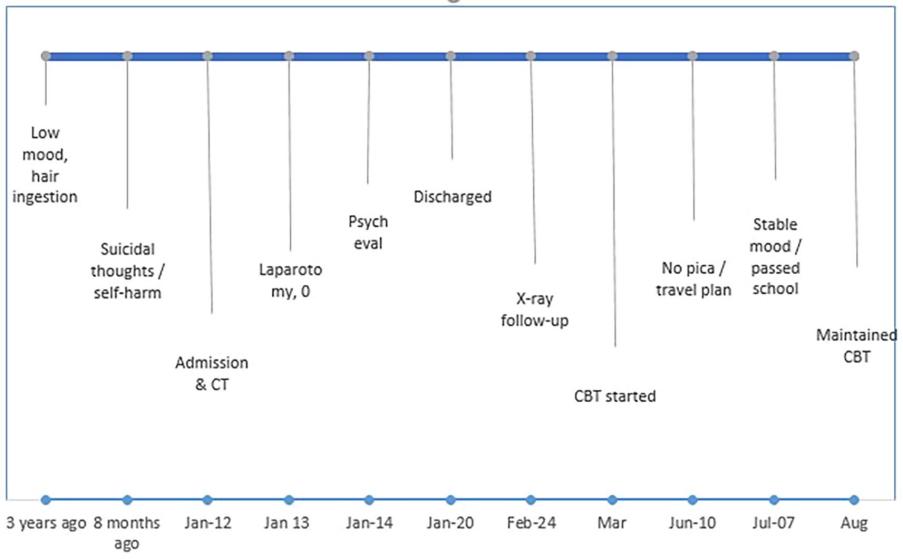
图1 病例临床时间轴。该时间轴图描绘了患者心理健康状况及治疗进展的关键节点,包括:3 年前出现情绪低落及吞食头发行为;入院前8个月产生自杀意念;1月入院并接受CT检查;1月13日行剖腹探查术;术后接受心理评估并出院;2月复查腹部X线片并启动认知行为疗法;6月情绪恢复稳定;8月持续接受认知行为疗法维持治疗
患者手术切口愈合良好,后续腹部查体均无异常。本病例证实,涵盖外科、精神科、儿科、消化科、妇科及皮肤科的多学科协作诊疗模式,对于解决患者急性躯体问题及潜在精神心理问题至关重要。患者的长期管理方案强调持续精神科随访、结构化心理治疗及强化家庭支持。治疗目标包括预防病情复发、提升情绪调节能力,以及改善导致患者行为失调的社会心理因素。
确诊异食癖及重度抑郁症后,患者纳入门诊心理治疗管理,未予药物治疗。治疗方案以认知行为疗法(CBT)为核心,兼顾行为症状改善与潜在情绪困扰的干预。2025 年 3 月,患者启动认知行为疗法治疗。2025年6月患者迁居前,共完成4次认知重构治疗(见图2)。每次治疗时长约45-50分钟,治疗重点针对患者与低自尊、自责及绝望感相关的持续性负性自动思维。通过指导性练习及治疗师引导下的反思,患者学会识别不良适应信念,并以更具适应性、贴合现实的认知模式替代。治疗旨在提升患者自我觉察能力、增强自我效能感,并改善情绪调节能力。
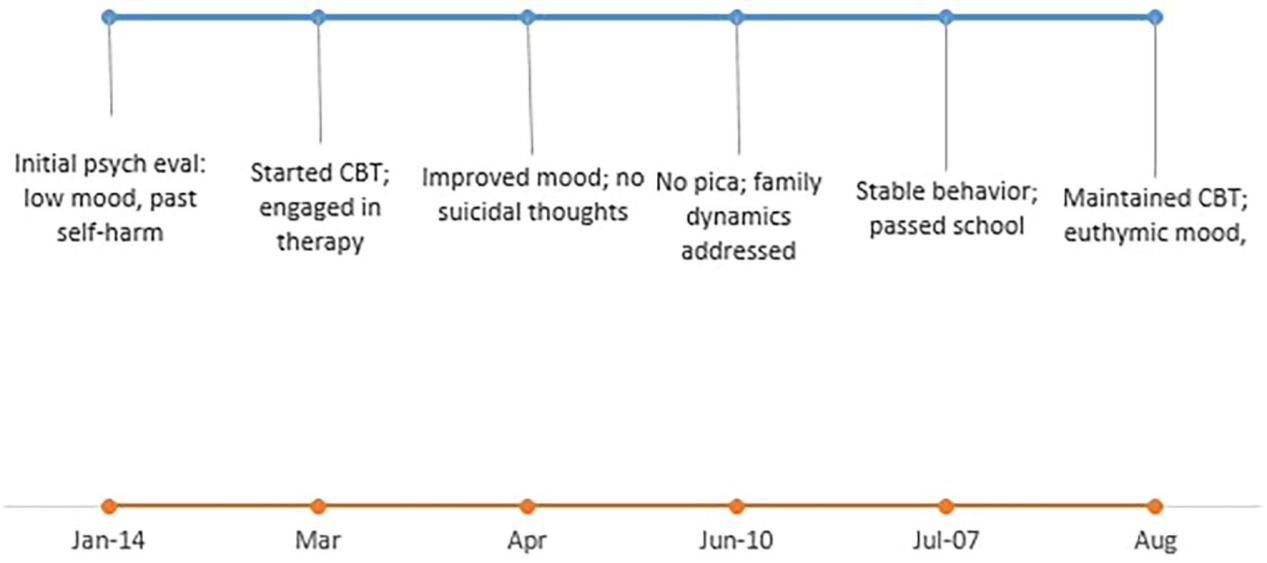
图 2 患者精神心理与行为改善时间轴。该时间轴图展示了患者自1月至8月的心理康复进程,关键节点包括:1月接受首次评估,存在情绪低落及既往自伤史;3月启动认知行为疗法并积极配合治疗;4月情绪改善,无自杀意念;6月异食行为消失,家庭关系问题得到关注;7月行为表现稳定,顺利通过学业考核;8月坚持认知行为疗法治疗,情绪恢复至正常平稳状态
5. 关键转折点:改变环境与持续支持
与此同时,医疗团队为患者父亲提供疾病知识宣教,帮助其认识到忽视型养育方式、未处理的丧亲之痛及持续的家庭不稳定对患者情绪及行为造成的影响。该干预措施阐释了父母的陪伴与支持对青少年心理健康的重要作用,同时促使父亲意识到自身参与度不足及酗酒问题带来的不良后果。
作为家庭干预的重要环节,2025年6月,患者迁居至父亲的姐姐(即患者的姑姑)家中共同生活。患者姑姑为退休教师,了解其弟弟(患者父亲)的行为问题。此次迁居为患者营造了更稳定、更具支持性的生活环境,成为患者康复进程中的关键转折点。姑姑为患者的生活做出多项积极调整,包括改善个人卫生习惯、提供结构化学业辅导,以及组织家庭出游、旅行等社交拓展活动。截至 2025年8月,患者持续接受门诊随访,期间行为表现稳定,情绪状态改善,异食症状完全缓解。
经上述干预后,患者异食行为完全消失,仅在一次家庭聚会中出现短暂反复。此次家庭聚会因讨论敏感的家庭问题引发患者情绪困扰,使其回忆起既往在原生家庭中的压力性经历,进而出现啃咬发圈的行为。该短暂复发事件符合异食癖及冲动控制障碍相关的压力诱导退行机制——情境性刺激重新激活了患者焦虑情绪与口腔自我安抚行为之间的条件反射联结。值得注意的是,患者仅啃咬发圈并未吞食,这反映出其对心理压力的行为反应已显著减轻。识别此类情境相关的诱发因素对预防病情复发至关重要,因为这揭示了情绪记忆及环境线索在症状复发中的作用。
总体而言,患者治疗反应良好,全程未使用药物治疗。创伤知情导向的认知行为疗法、家庭结构调整及疾病知识宣教的联合应用,使患者的情绪状态、应对策略及行为控制能力均取得具有临床意义的改善。
讨论
根据《精神疾病诊断与统计手册(第五版)》(DSM-5)诊断标准,异食癖的定义为:持续吞食无营养价值的物质,病程至少1个月,行为表现与患者年龄发展阶段不符,且不符合其文化习俗。异食癖患者吞食的常见物品包括泥土、头发、冰块等,部分病例可能与缺铁性贫血等营养缺乏问题相关。
异食癖可与神经发育障碍或其他精神疾病共病,需作为独立病症接受临床干预。从神经生物学角度分析,异食癖与强迫性障碍及冲动控制缺陷存在共同特征。皮质-纹状体-丘脑-皮质环路功能异常,以及前额叶区域多巴胺信号传导失调,会损害个体的行为抑制能力与延迟满足能力,这使得异食癖与注意缺陷多动障碍、暴食障碍等疾病存在病理生理机制上的关联性。异食行为初期可能为患者带来感官愉悦感与情绪舒缓效果,通过多巴胺介导的奖赏通路强化强迫性吞食行为,最终发展为类似物质使用障碍的习惯性、自动化行为。
神经影像学提示,负责奖励处理、冲动控制、情绪调节和内感受的大脑区域(包括腹侧被盖区、伏隔核、前额叶皮层、岛叶、前扣带皮层和杏仁核)的活动改变,共同导致了异食癖行为的持续性和应激脆弱性。
从心理学角度分析,异食癖常作为应对情绪困扰、焦虑或无聊状态的不良适应型策略,与非自杀性自伤等自伤行为存在相似特征——二者均通过感官刺激实现情绪锚定或情绪麻木,且无明确的自伤意图。本病例中,患者便是通过吞食异物的方式应对巨大的家庭压力,而非刻意实施自伤行为。
童年期创伤、不良生活经历及家庭功能失调,会通过破坏情绪调节能力、催生强迫性应对行为,显著增加个体罹患异食癖的风险。不安全型依恋模式会进一步加剧上述风险。在创伤知情诊疗框架下,异食癖被视为个体对情绪唤醒失调及情感痛苦的一种适应性反应。
患者的阿联酋-印度尼西亚混血背景可能影响了症状表达和家庭对精神科护理的态度。在中东社会,心理健康问题常与污名相关,导致家庭最初将行为变化归因于压力或精神原因,而非心理障碍。同样,强调家庭隐私的集体主义文化价值观可能会延迟专业求助,直到症状变得严重。意识到这些文化动态对于在海湾地区工作的临床医生至关重要,因为文化敏感的心理教育和家庭参与可以显著提高依从性并降低复发风险。
尽管异食癖的胃肠道并发症不常见,但它们可能危及生命,如报道的涉及毛石、梗阻和需要手术干预的肠套叠病例所示,特别是在有神经发育或精神科共病的个体中。患者成功的多学科护理为此增添了内容。
虽然这种比较分析为异食癖的精神科和医疗管理提供了宝贵的见解,但应承认某些局限性。由于本报告仅详述一个病例,其发现不能推广到所有异食癖患者。此外,依赖自我报告的摄入史可能导致回忆偏倚或漏报,特别是考虑到所涉及的行为和情绪因素。尽管如此,临床表现、影像学结果和手术结果的一致性支持了观察到的关联的有效性。
对同类病例的对比分析显示,异食癖患者的吞食模式、精神共病类型及治疗反应存在差异。值得关注的是,本病例中的青少年患者在多学科协作诊疗框架下,仅通过认知行为疗法便实现异食症状缓解及情绪稳定,这与需要药物治疗或精神科随访不足的病例形成鲜明对比。
开展常规精神科筛查及整合式多学科管理,包括精神科、儿科、外科及营养科的协作,对提高异食癖诊断率、预防并发症及优化治疗结局至关重要。以循证医学为基础的心理治疗方法(认知行为疗法、创伤聚焦疗法),联合针对共病情绪与焦虑障碍的药物治疗及营养补充(尤其是铁剂补充),构成异食癖的核心治疗方案。
尽管对异食癖医疗风险的认识日益增加,但它作为严重心理疾病的早期行为指标仍然未被充分认识。本病例强调了在表现出不寻常行为症状的脆弱青少年中,早期识别和干预的重要性,以防止进展为严重的医疗和精神并发症,并改善长期预后。
结论
异食癖,虽然主要被认为是一种行为和精神科状况,但在未被识别时可能导致危及生命的医疗并发症。本病例展示了异食癖的一种罕见而严重的外科后果,表现为因摄入发圈和鞋带而引起的肠套叠。需要紧急剖腹手术,随后进行全面的精神科评估,发现了共病的重度抑郁障碍。
早期开始认知行为疗法带来了快速且持续的改善,异食癖行为停止,情绪稳定,无需药物治疗。这一结果强调了对于表现出不寻常行为症状的青少年,特别是那些有创伤、丧失或被忽视史的青少年,进行及时精神科评估的至关重要性。
该病例还凸显了多学科方法——包括精神科、外科、儿科、胃肠病科、皮肤科和家庭干预——在促进康复和预防复发方面的有效性。此外,它引起了人们对文献中一个未被充分探索领域的关注:异食癖作为显著心理或情绪困扰的早期行为指标的潜力。尽管本病例提示异食癖行为可能反映了社会心理障碍的早期迹象,但确立这种联系需要纵向和多中心研究。需要进一步的研究来评估早期识别异食癖是否可以提高风险分层并指导脆弱人群的预防性心理健康干预。
医博士编译自:Alhaj MA, Ahmed MH, Jalkhi T, et al. Case Report: From behavioral disorder to surgical emergency: a case of intussusception due to pica in an adolescent. Front Psychiatry. 2025; 16:1690213. doi:10.3389/fpsyt.2025.1690213.
声明: 所有注明“来源:医博士”的文字、图片和音视频资料,版权均属于医博士所有,转载须注明“来源:医博士”;所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。