红光光生物调节改善卒中后认知障碍患者的认知功能和神经精神症状
来源:医博士 | 2026-01-09
随着人口老龄化加剧,卒中的发病率也在不断上升。卒中是全球主要的死亡和致残原因之一,给家庭和社会带来了巨大的经济负担。卒中后认知障碍(PSCI)是指卒中发生后6个月内出现符合认知障碍诊断标准的一系列综合征,其临床谱涵盖从轻度认知障碍(MCI)到重度卒中后痴呆(PSD)。卒中后认知障碍的主要特征包括执行功能、记忆、注意力、语言和视觉空间功能受损,约1/3的卒中患者会发生卒中后认知障碍。值得注意的是,最近一项随访研究显示,卒中发病10年后,高达61%的患者可能出现卒中后认知障碍。卒中后认知障碍患者病情会逐渐恶化,20%-30%会发展为卒中后痴呆,导致患者功能预后更差、依赖性更强、死亡率更高,且卒中复发风险增加。
目前,卒中后认知障碍的干预措施包括控制血管危险因素、药物治疗以及多种物理刺激方式,如重复经颅磁刺激(rTMS)、虚拟现实康复训练和光疗(PT)或光生物调节(PBM)。近期研究表明,在动物模型和人类受试者中,甲醛(FA)与认知下降和情绪障碍相关。在机制层面,临床前研究证实,630nm 红光(RL)治疗可通过激活甲醛脱氢酶(FDH)、调节甲醛代谢和减轻氧化应激,改善认知障碍和抑郁样行为。鉴于氧化应激是缺血性和出血性卒中的核心病理生理过程,这些发现为探索红光治疗作为卒中后认知障碍的潜在干预手段提供了有力依据。然而,目前的证据主要来自动物实验和早期临床前研究,其在人类中的疗效、安全性以及与甲醛代谢调节相关的具体机制,仍缺乏充足的临床数据支持。
因此,需要设计严谨的临床试验来验证红光治疗的疗效,并阐明其潜在机制。在此背景下,本研究采用630nm红光治疗,探讨其对卒中后认知障碍患者的治疗效果,并进一步探索其在调节内源性甲醛代谢途径中的作用。
该研究为探索性、平行组随机对照试验,采用隐蔽分配、评估者盲法和意向性治疗分析,于 2022年9月至2024年6月在温州医科大学附属第三医院共招募90例PSCI患者,最终38例纳入对照组(PSCI 组),44例纳入干预组(PSCI-RL 组)完成全部研究。受试者入组标准包括:符合急性卒中诊断标准,生命体征稳定且经头颅CT或MRI证实;卒中前改良兰金量表(mRS)评分≤2分,无认知障碍病史;入组时蒙特利尔认知评估(MoCA)评分<26分,存在明确认知障碍;年龄40-80岁,且在卒中发病后2周内入组。排除标准包括严重视听障碍、精神异常、植入起搏器、认知障碍病因明确(如梅毒、维生素 B12 缺乏等)、重要器官功能衰竭及正在参与其他临床试验者。
研究使用的新型可穿戴光电一体化脑康复设备由本研究团队自主研发,通过 LED 发射630±15nm红光,可穿透0.8-1.0cm厚的颅骨,穿透率约48%。干预组在常规治疗基础上接受红光治疗,受试者佩戴LED头盔、腹带及电极片,接受经颅、经腹照射联合手动电疗,每次治疗30分钟,每周5次,持续3个月;对照组以相同方式佩戴设备但保持关闭状态(假刺激),两组均接受相同的常规康复治疗和电刺激,确保红光照射为唯一组间变量(图1,2)。
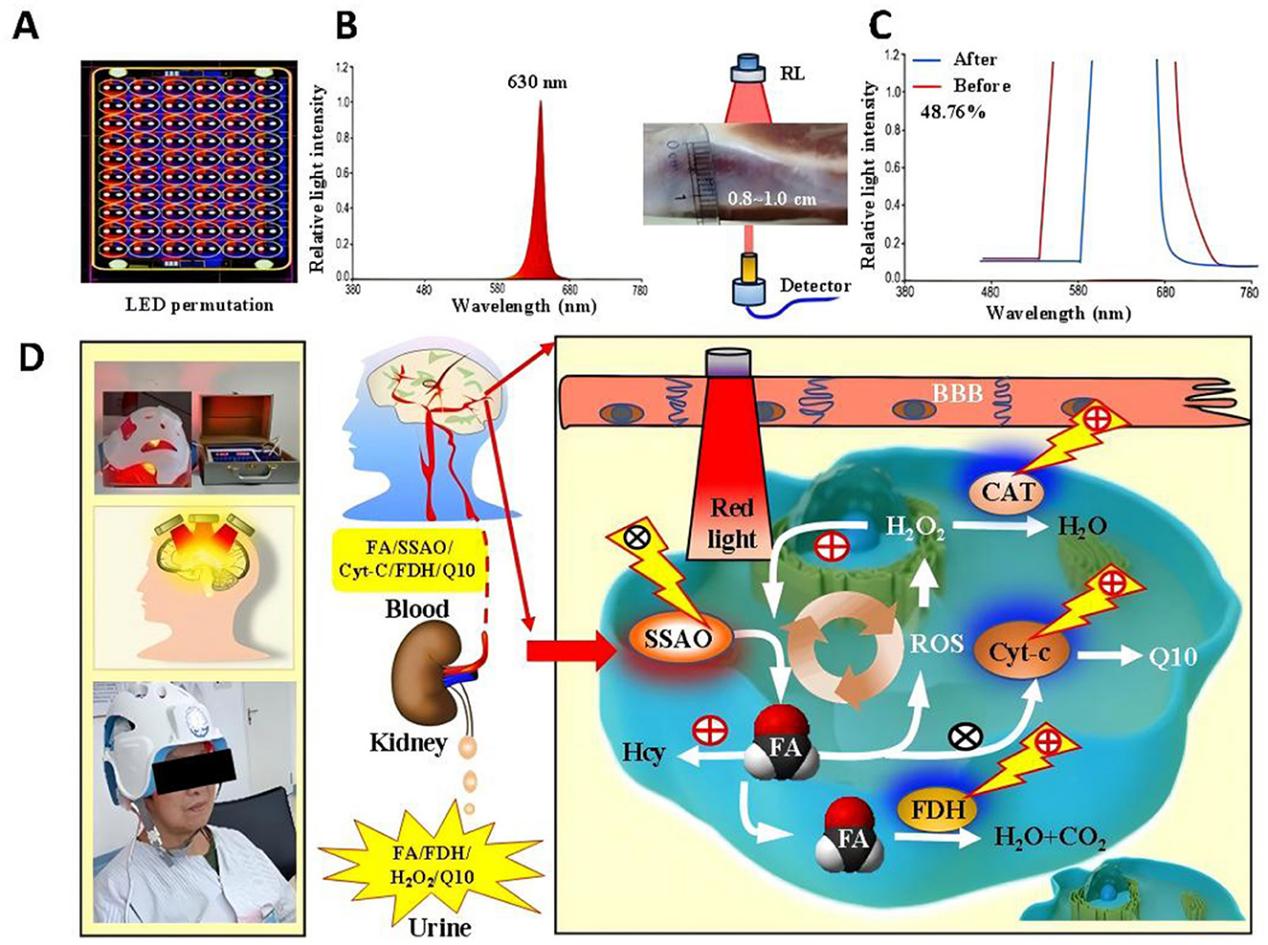
图1 新型红光光疗装置及其对PSCI患者(A-C)血液中FA水平的影响。这种新型630nm RL器件的穿透率(D)
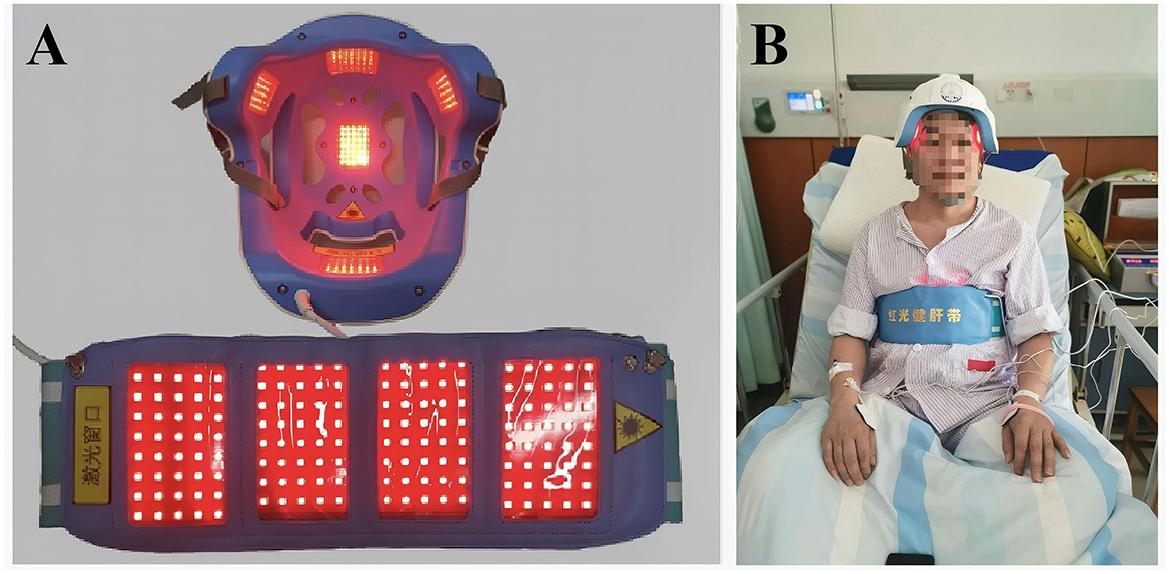
图2 治疗装置:用于治疗PSCI患者的630 nm红光装置。(A)用于PCSI患者管理的激活治疗LED光源的照片。(B)佩戴红灯装置接受治疗的患者的图像
研究在基线和6个月时进行多维度评估,认知功能采用蒙特利尔认知评估(MoCA)和简易精神状态检查(MMSE);神经精神症状采用汉密尔顿抑郁量表(HAMD)、汉密尔顿焦虑量表(HAMA)和简明精神病评定量表(BPRS);功能状态采用巴塞尔指数(BI);卒中严重程度采用美国国立卫生研究院卒中量表(NIHSS)。同时检测血液和尿液中甲醛代谢相关生物标志物,包括甲醛(FA)、甲醛生成酶(SSAO)、甲醛降解酶(FDH)、细胞色素c(Cyt-c)、过氧化氢(H₂O₂,甲醛生成标志物)和内源性甲醛清除剂(CoQ10)。安全性评估主要监测头痛、头晕、恶心等不良事件发生率,同时记录6个月内卒中复发情况。
基线数据显示,两组患者在性别、年龄、体重指数、教育年限、血脂水平、基础疾病及各量表评分等方面均无显著差异(P>0.05),确保了组间可比性。治疗后意向性治疗分析显示,两组患者的认知功能、情绪状态和功能水平均较基线有显著改善,但干预组的改善效果更为突出。认知功能方面,干预组MoCA评分平均提高3.48分,MMSE评分平均提高3.36分,显著高于对照组(P<0.05),且MoCA分项评分中,执行能力、抽象能力、定向力、命名、注意力和延迟回忆等维度的改善均具有统计学意义。情绪改善方面,干预组HAMD评分平均降低1.53分,抑郁症状缓解更为明显,而HAMA评分两组改善程度无显著差异。功能状态和卒中严重程度方面,两组BI评分升高、NIHSS评分降低,但组间差异未达到统计学意义。
生物标志物检测结果为红光治疗的作用机制提供了关键证据。干预组血液和尿液中甲醛(FA)水平显著降低,甲醛生成酶(SSAO)及其产物过氧化氢(H₂O₂)水平下降,而甲醛降解酶(FDH)活性显著升高。同时,干预组细胞色素c(Cyt-c)和辅酶Q10(CoQ10)水平明显高于对照组,表明红光治疗可通过激活 FDH、抑制 SSAO、促进Cyt-c介导的CoQ10生成,形成完整的甲醛代谢调节通路,从而减轻甲醛积累对神经细胞的损伤。
安全性方面,整个研究期间未报告与红光治疗相关的不良事件,两组患者对治疗的耐受性良好。值得注意的是,干预组6个月内卒中复发率仅为2.3%,显著低于对照组的18.4%(P=0.037),这一发现提示红光治疗可能通过改善脑血流、减轻神经炎症、促进血管修复等机制,增强脑血管稳定性,为卒中二级预防提供了意外的潜在价值。
该研究的创新之处在于首次在临床层面证实了630nm红光治疗通过调节甲醛代谢改善PSCI 患者认知功能和抑郁症状的作用机制,所使用的可穿戴设备具有操作简便、非侵入性、安全性高的特点,适合临床推广应用。研究结果与既往光生物调节相关研究一致,进一步支持了红光治疗在神经退行性疾病康复中的应用前景。同时,卒中复发率的降低为红光治疗的多效性提供了新的研究方向,有望拓展其在卒中二级预防中的应用场景。
然而,研究也存在一定局限性。首先,由于技术限制,对照组采用的假刺激未能完全模拟红光的轻微热感,可能影响盲法效果;其次,对照组脱落率(15.6%)高于干预组(2.2%),虽主要与个人因素相关,但仍可能引入偏倚;第三,6个月的随访时间较短,无法评估红光治疗效果的长期持久性;最后,样本量相对有限且为单中心研究,结果的普适性需要更大规模、多中心临床试验进一步验证。
未来研究应优化试验设计,采用更严谨的双盲方案,延长随访时间以评估长期疗效,扩大样本量并开展多中心研究验证结果稳定性。同时,可进一步探索红光治疗的最佳剂量和疗程,明确不同严重程度PSCI患者的治疗反应差异,深入阐明甲醛代谢调节之外的其他作用机制,如脑血流改善、神经炎症抑制等。此外,针对卒中复发率降低这一重要发现,可设计专门的临床试验探讨红光治疗在卒中二级预防中的应用价值。
综上所述,该随机对照试验证实,630nm红光治疗可通过调节甲醛代谢通路,显著改善PSCI 患者的认知功能和抑郁症状,降低卒中复发风险,且具有良好的安全性和耐受性。作为一种低成本、非侵入性的物理治疗手段,红光光生物调节为PSCI的临床治疗和康复提供了新的有效选择,尤其适用于轻中度PSCI患者的康复干预,具有重要的临床转化价值和推广前景。随着相关研究的深入开展,红光治疗有望成为卒中后综合康复体系的重要组成部分,为改善卒中患者的长期预后带来新的希望。
医博士编译自:Huang X, Sun Z, Wu W, et al. Red-light photobiomodulation improves cognition and neuropsychiatric symptoms in post-stroke cognitive impairment: a randomized trial. Frontiers in Neurology. 2025; 16:1634701. doi:10.3389/fneur.2025.1634701.
声明: 所有注明“来源:医博士”的文字、图片和音视频资料,版权均属于医博士所有,转载须注明“来源:医博士”;所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。