肝硬化患者停用质子泵抑制剂后胃增生性息肉消失
来源:医博士 | 2021-10-12 作者:李胜佳
胃增生性息肉的发病机制尚不清楚,但有研究显示粘膜损伤的过度修复、胃窦高收缩和高胃泌素血症可能在息肉的发生发展中起一定作用。一般来说,胃增生性息肉是由萎缩的胃粘膜和幽门螺杆菌(HP)感染或自身免疫性胃炎引起的炎症发展而来。此外,最近的一些研究表明,长期使用质子泵抑制剂(PPI)不仅会引起胃底腺息肉,而且会通过高胃泌素血症引起增生性息肉。胃增生性息肉的临床意义在于是否具有恶性潜能,是否引起贫血。
虽然大的或出血性胃增生性息肉可以在内镜下切除,但内镜治疗并不是胃增生性息肉的基本治疗方法,因为息肉的病因尚未消除。除内镜治疗外,还有研究表明,根除HP和/或停止PPI治疗后,胃增生性息肉消退或消失。
在此,本病案报告一例肝硬化门脉高压症患者停用PPI后胃息肉自然消失的独特内镜和病理表现。
病例介绍
83岁女性患者,因非酒精性脂肪性肝炎(NASH)和自身免疫性肝炎(AIH)合并原发性高血压和胃食管反流(GERD)而接受肝硬化治疗。2014年3月,首次上消化道内窥镜检查(UGE)显示胃大弯处有多处红色息肉样病变。内镜下发现的息肉具有独特特征,大弯部分粘膜皱襞肿胀如香肠,表面微红。在主病灶旁的皱襞上有一个红脊。在主病灶旁的皱襞上有两个连续隆起的病灶。此外,在两个病灶旁的前壁侧观察到广泛的红色息肉样病变,其中一部分附着有血栓。此外,还发现两个小的胃底腺息肉(图1a)。

图1. 上消化道内窥镜检查图像和病理表现
病变的活检标本显示小凹上皮增生,诊断为胃增生性息肉(图1b)。由于在整个胃中未发现萎缩性改变,所有HP试验(IgG抗体、快速尿素酶试验和尿素呼气试验)均为阴性,并且患者有长期PPI使用史(雷贝拉唑10毫克/天),因此怀疑增生性息肉与PPI有关。患者空腹血清胃泌素水平为776 pg/dL(正常范围:50–150 pg/dL)。
一年后,患者被诊断为肺炎,再次入院治疗。同时又被诊断为自身免疫性溶血性贫血(Hb,8.0g/dL)。两年多后,患者因食欲不振、头晕和严重贫血(血红蛋白,5.0g/dL)再次入院。超声心动图显示多发性胃息肉表面呈颗粒状,息肉的数量和大小较以往检查有所增加。此外,在胃窦的大弯处发现新的邻近息肉样病变(图2a)。
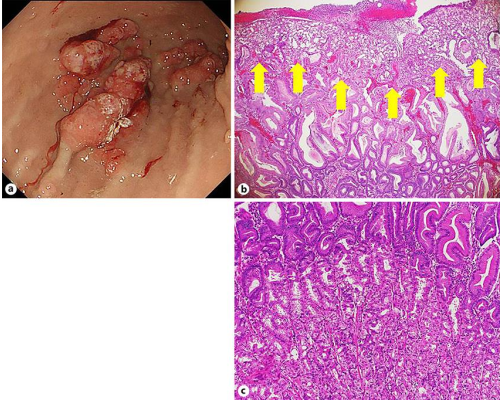
图2. 与以往发现相比,息肉样病变的形态有明显改变
对主要的胃息肉进行了EMR,并对其进行了随访。切除息肉的病理结果显示隐窝增生伴固有层水肿,表面上皮的血管内有明显的扩张(图2b)。此外,在增生性息肉中,胃底腺囊性扩张,壁细胞明显增生(图2c)。
EMR三个月后,患者因吐血入院,急诊内窥镜检查发现剩余的胃息肉和复发的息肉出血(图3a,b)。保守治疗后,停止PPI-雷贝拉唑(10mg/天),开始使用粘膜保护剂瑞巴派特(300mg/天)。患者的贫血症状在接下来的1年零6个月内稳定(血红蛋白,7.0∼9.0g/dL)。
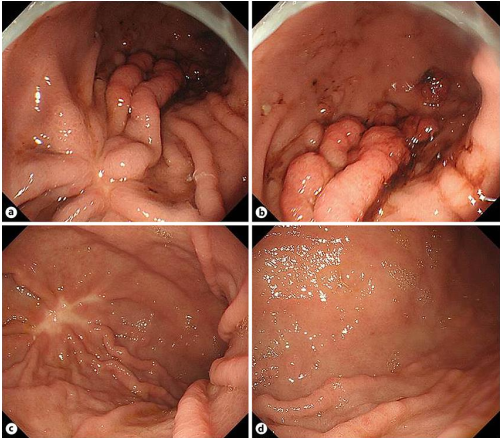
图3. EMR切除的区域有疤痕,未见嵴形成
患者因腹水失控和肝硬化肝性脑病再次入院。超声心动图(UGE)显示,EMR后的疤痕位于胃体中部,窦部和体下部的所有息肉已完全消失(图3c,d)。患者因肝衰竭接受治疗,但在入院后28天死于疾病进展。
讨论
本病案报告了一例罕见的胃增生性息肉,其独特的内镜和病理表现在PPI停止后完全消失。PPI通常长期用于反流性食管炎、消化性溃疡疾病及其预防和HP根除治疗。如果观察到胃增生性息肉伴并发症,如出血或贫血,如本例,则有必要考虑PPI是否引起高胃泌素血症,并酌情减少PPI剂量,改用H2受体拮抗剂,或完全停止PPI。
医博士编译自:Yasugi K, Haruma K, Kawanaka M, et al. Disappearance of Gastric Hyperplastic Polyps after the Discontinuation of Proton Pump Inhibitor in a Patient with Liver Cirrhosis. Case reports in gastroenterology. 2021; 15(1):202–209.
声明: 所有注明“来源:医博士”的文字、图片和音视频资料,版权均属于医博士所有,转载须注明“来源:医博士”;所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。